Vous êtes ici
Thématique:
Conduite à tenir devant une hémoptysie chez l’enfant
C. Schweitzer*, A. Blondé
Service de médecine infantile, hôpital d’enfants, CHRU de Nancy, rue du Morvan, 54511 Vandoeuvre, Cedex, France Auteur correspondant - Adresse e-mail : c.schweitzer@chru-nancy.fr (C. Schweitzer).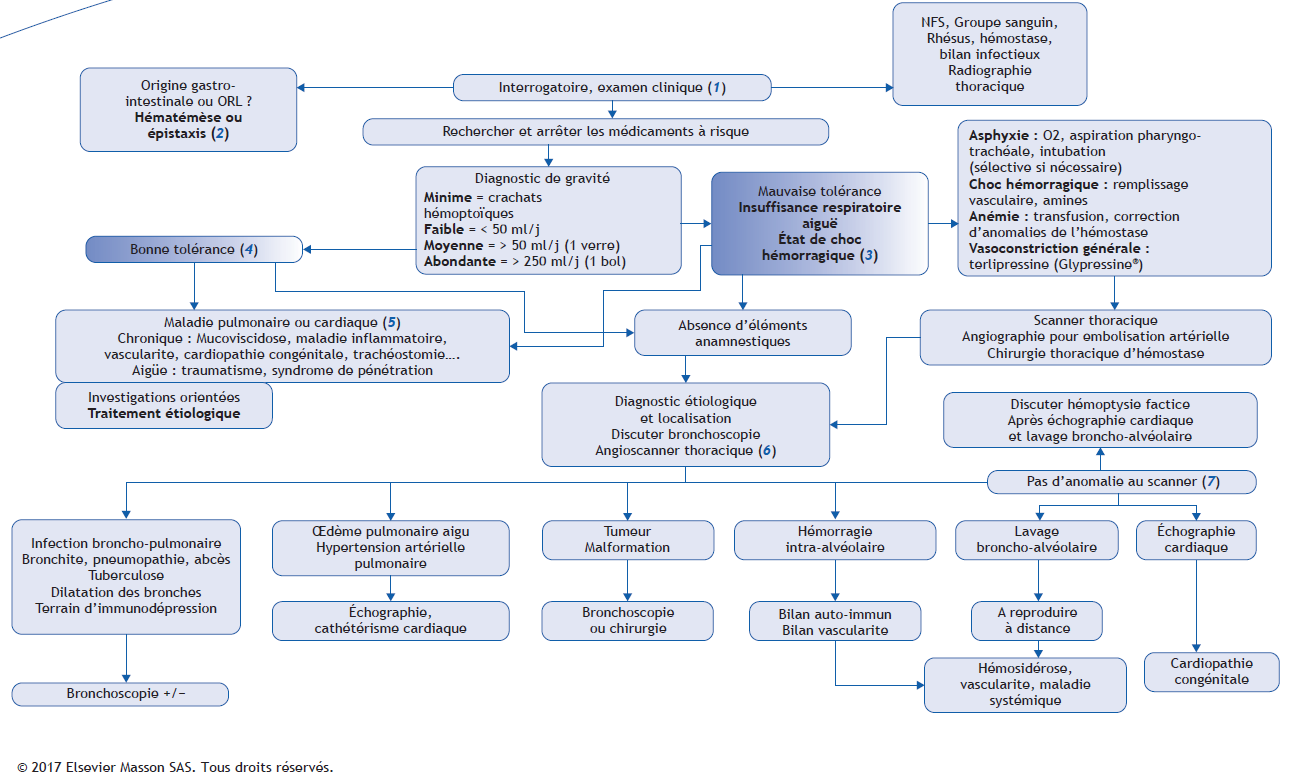
Arbre décisionnel – Commentaires
Le diagnostic d’hémoptysie chez l’enfant est un diagnostic rare, mais qui peut engager le pronostic vital et dont le bilan étiologique ne doit pas être négligé.
(1) L’interrogatoire et l’examen clinique réalisé à l’arrivée du patient doivent permettre le diagnostic différentiel (2) et le diagnostic de gravité (3).
(2) Le diagnostic d’une origine digestive doit être évoqué en recherchant la concomitance de nausées ou de vomissements et l’aspect brunâtre du sang. Le diagnostic d’épistaxis provenant des voies aériennes, fréquent chez l’enfant, doit être recherché par l’interrogatoire et l’examen du nez. Il faut également rechercher des lésions endobuccales évoquant une hémoptysie factice par morsure endobuccale volontaire, fréquente chez l’adolescent.
(3) Les hémoptysies sont rarement une urgence vitale chez l’enfant mais le diagnostic de gravité conditionne la prise en charge. En cas de saignement massif engageant le pronostic vital par inondation des voies aériennes, une assistance respiratoire invasive doit être mise en oeuvre rapidement. En cas d’origine unilatérale du saignement, une intubation sélective permet de protéger le poumon sain. Le pronostic vital peut aussi être engagé suite à un état de choc hémorragique. Le diagnostic étiologique doit ensuite être abordé une fois le patient stabilisé.
(4) Dans la plupart des cas le patient ne présente pas de signes de gravité et la démarche doit être considérée différemment selon le fait que le patient est connu pour une pathologie chronique (5) ou pas.
(5) Dans le cas où le patient présente une pathologie connue, la démarche doit être orientée vers la recherche d’une cause en rapport à cette pathologie. C’est ainsi que les hémoptysies les plus fréquentes chez l’enfant sont diagnostiquées chez les patients atteints de mucoviscidose. L’inhalation de corps étranger doit faire l’objet d’un interrogatoire spécifique.
(6) Dans les cas d’hémoptysies inaugurales, la bronchoscopie peut permettre le diagnostic étiologique ou la localisation de la lésion. L’imagerie thoracique et en particulier l’angioscanner thoracique peut orienter vers le diagnostic étiologique. Les causes les plus fréquemment retrouvées dans les publications sur le sujet sont par ordre de fréquence :
-
a. Les causes infectieuses (majoritairement non tuberculeuses). L’endoscopie avec lavage broncho-alvéolaire peut être réalisée, en particulier chez l’immuno-déprimé.
-
b. Les causes vasculaires à répercussions pulmonaires : cardiopathies, oedème aigu du poumon, hypertension pulmonaire.
-
c. Les causes malformatives et les causes tumorales.
-
d. Les maladies de système et les vascularites.
(7) Dans le cas où le scanner thoracique n’est pas contributif pour orienter le diagnostic, il convient de rechercher une cardiopathie congénitale. Si cette cause n’est pas retenue, un lavage broncho-alvéolaire doit permettre dans les premières heures de confirmer ou de réfuter l’existence d’une hémorragie alvéolaire. Lorsque l’hémorragie alvéolaire n’est pas confirmée, un second lavage quelques jours après l’hémoptysie initiale doit s’efforcer de retrouver des sidérophages (coloration de Perls). S’ils sont présents, une maladie de système et/ou une vascularite doit être recherchée.
Liens d’intérêts
Les auteurs déclarent n’avoir aucun lien d’intérêts en relation avec cet article.


Références
Gaude GS. Hemoptysis in children. Indian Pediatr 2010;47:245-54.
Godfrey S. Pulmonary hemorrhage/hemoptysis in children. Pediatr Pulmonol. 2004;37:476-84.
Simon DR, Aronoff SC, Del Vecchio MT. Etiologies of hemoptysis in children: A systematic review of 171 patients. Pediatr Pulmonol 2017;52:255-9.