Vous êtes ici
Thématique:
Allaitement en consultation de pédiatrie ambulatoire
N. Gelbert
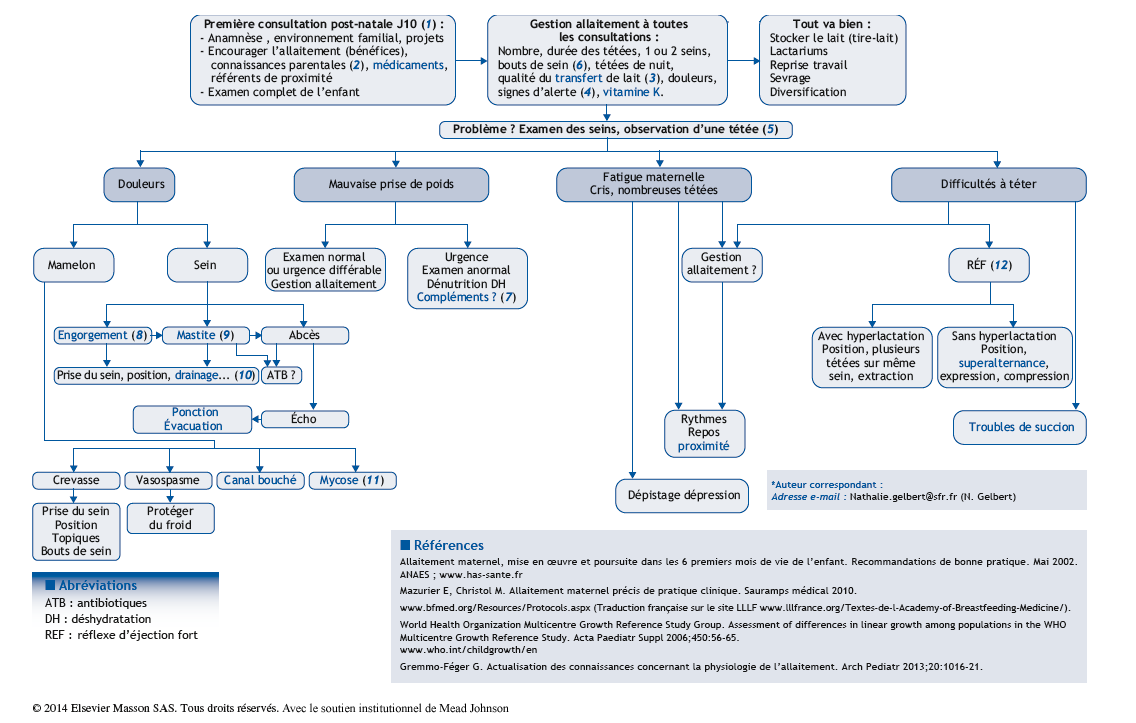
Le Polygone Alpha, 30, allée Albert-Sylvestre, 73000 Chambéry, FranceCorrespondance - e-mail : nathalie.gelbert@sfr.fr Cliquez sur l'image pour l'agrandir.Arbre diagnostique – Commentaires
(1) Anamnèse : Antécédents d’allaitement, de chirurgie mammaire, de traitement maternel, conditions de grossesse, naissance et des premières tétées (douleurs, bouts de sein, engorgement), prise de compléments, poids le plus bas en maternité. Bénéfices : l’allaitement réduit la fréquence et la gravité des infections (2 fois moins d’otites et 10 fois moins de gastro-entérites), il diminue les risques d’allergie, en particulier alimentaire, et le risque de maladies auto-immunes, il abaisse la prévalence de l’obésité infantile, prévient les problèmes orthodontiques.
(2) S’assurer que les parents connaissent les signes d’un transfert de lait efficace (3), de tétées nutritives et non nutritives, des différentes positions d’allaitement, l’expression manuelle du lait (vidéos sur mpedia.fr), l’utilisation du tire-lait, la notion d’allaitement à l’éveil, à la demande, à la convenance en fonction de l’âge de l’enfant. Répondre aux questions de la mère concernant le poids, les risques de la tétine, la prise de médicament qui nécessite rarement l’arrêt de l’allaitement (voir les sites www.lecrat.org, www.centres-pharmacovigilance.net). Fournir aux parents le Guide de l’allaitement de l’INPES.
(3) Apprécier la qualité du transfert de lait chez l’enfant sur les critères du nombre de selles/24 heures (3 selles/j le premier mois), mictions par 24 heures (6 à 8 fois/j), de poids : environ 750 à 1 200 g par mois de 0 à 3 mois, 450 à 600 g par mois de 3 à 6 mois, 300 g par mois de 6 à 9 mois, 210 g par mois de 9 à 12 mois (cf. courbes OMS) (4), la qualité de la succion/déglutition (mouvements amples et fréquents en début de tétée entrecoupés de pauses courtes, puis le rythme se ralentit, la déglutition est souvent audible). Du côté maternel, elle éprouve une sensation de soif, une somnolence après la tétée, le mamelon est étiré sans être déformé.
(4) Signes d’alerte des 14 premiers jours : perte de poids persistante après le 3e jour, absence de reprise pondérale à partir du 5e jour, persistance de selles méconiales au-delà du 4e jour, moins de 3 selles par jour le premier mois, moins de 6 couches mouillées après le 4e jour, agitation, refus, tétées très fréquentes ou peu fréquentes (absence de tétée la nuit), douleurs des mamelons, absence de reprise du poids de naissance à 14 jours. Après le premier mois, si la durée des tétées diminue, elles restent fréquentes mais tout aussi efficaces. La croissance pondérale s’infléchit après 4 mois et ne doit pas inciter à donner des compléments. La surveillance se fait sur les courbes OMS (4).
(5) Observation de la tétée au cabinet : ne pas hésiter à revoir la dyade uniquement pour cela. Savoir évaluer la position dans les bras, la prise du sein et l’efficacité de la tétée (prise asymétrique du mamelon, bouche grande ouverte, lèvres retroussées sur l’aréole, nez dégagé).
(6) Les bouts de sein adaptés (tailles) sont à utiliser de façon temporaire, notion à bien préciser aux parents. Ils permettent de soulager des douleurs mamelonnaires lorsque le bébé a des difficultés de succion, souvent les premiers jours de vie.
(7) Les compléments de lait sont une prescription médicale pour ne pas inutilement perturber la lactation. En effet, par ignorance du ralentissement physiologique de la prise pondérale de l’enfant allaité après le 4e mois (cf. courbes OMS), des abus de prescriptions de compléments ont été constatés. Néanmoins, des tableaux de déshydratation et de dénutrition les justifient amplement. Ils doivent être donnés si possible en lait maternel, sinon avec du lait industriel. En parallèle, les conseils pour augmenter la lactation doivent être donnés aux parents (repos, tétées fréquentes et régulières 8 à 10 fois par 24 heures, complétées d’extractions 6 fois par jour minimum simultanées sur les 2 seins) afin de pouvoir rapidement diminuer la quantité des compléments. La surveillance est serrée !
(8) L’engorgement est physiologique les tout premiers jours après la naissance en raison de l’installation de la lactogenèse avec augmentation du débit sanguin et du volume de lait. Il dure 24 à 48 heures, les seins sont fermes mais compressibles. L’engorgement pathologique survient à n’importe quel stade de l’allaitement. Il est secondaire à une stase lactée et un œdème interstitiel dû lui-même à la stase veineuse et lymphatique. Cet engorgement est provoqué par toute diminution brutale des tétées en volume et en rythme (enfant malade, sevrage trop rapide, éloignement trop prolongé). Les seins sont tendus, chauds et douloureux, le plus souvent sans fièvre, le lait s’écoule mal. Le bébé a des difficultés à saisir le sein et à téter efficacement. Les risques sont la baisse de production de lait et l’évolution vers une mastite. La meilleure prise en charge de l’engorgement est sa prévention (première tétée, puis tétées sans limitation et à la demande sinon l’extraction se fera par massage aréolaire (vidéo mpedia.fr) ou au tire-lait). Une fois installé, il faut faciliter l’écoulement du lait par la chaleur avant la tétée, l’effleurement du sein, le massage aréolaire et diminuer l’œdème par drainage lymphatique du sein. Les tétées, et si besoin des extractions par tire-lait, seront fréquentes pour diminuer la stase lactée.
(9) La mastite est une réaction inflammatoire à une stase lactée, elle peut évoluer vers une surinfection (mastite infectieuse) ou un abcès. Typiquement, une zone en placard du sein est douloureuse, inflammatoire et s’accompagne d’un tableau pseudo-grippal. Parfois les signes sont plus discrets et sans fièvre. Le traitement est le repos au lit, les antalgiques pour la mère et la vidange du sein 10 à 12 fois par jour par des tétées (avec menton du bébé contre la zone) ou tire-lait. En l’absence d’amélioration en 24 heures, l’antibiothérapie sera envisagée à visée anti-staphylococciques compatible avec l’allaitement.
(10) Un canal lactifère peut être obstrué par des compressions externes (doigt de la mère, vêtement serré, bretelle…), des micro-calculs de calcium ou une concentration excessive en graisses saturées, secondaire à une alimentation maternelle trop riche en calcium ou en graisses saturés, ou un déficit maternel en IGA. Le problème est que cette obstruction provoque une stase lactée en amont et peut entraîner engorgement ou mastite. L’extrémité de l’agrégat est visible sous forme d’une tête d’épingle blanche sur le mamelon, la douleur est localisée, permanente. Puis une tuméfaction inflammatoire apparaît avec la fatigue maternelle, mais peu de fièvre. Le traitement est l’extraction après application de chaleur localement, soit en cours de tétée en indiquant la position la plus appropriée (menton contre la zone et en position d’allaitement « table à langer »), soit par extraction manuelle, ou tire-lait avec compression du sein.
(11) La candidose mammaire peut provoquer une atteinte superficielle du mamelon avec aspect inflammatoire, luisant et enduit blanchâtre typique, accompagné de douleurs dès le début de tétée. Le bébé a souvent un muguet. Le traitement est un antifungique local de la mère et du bébé, ou violet de gentiane. La présence de candida dans les canaux lactifères est actuellement très discutée. Il était décrit des douleurs en coup de poignard, à type de brûlures dans la profondeur du sein, intenses pendant et après la tétée. Mais ces douleurs se retrouvent dans d’autres situations, en particulier des infections bactériennes du sein bien plus fréquentes. La candidose en serait une surinfection. Les discussions portent désormais sur la priorité à l’antibiothérapie ou à l’antifungique par voie générale.
(12) Le réflexe d’éjection fort (REF) provoque un écoulement du lait trop puissant pour l’enfant, qui va gêner sa déglutition et au final sa tétée. Le bébé peut se débattre au sein, se retirer brutalement, souvent écourter la tétée, voire refuser le sein. Il a des symptômes d’aérophagie, des régurgitations, est souvent peu rassasié et doit multiplier les tétées. Les selles sont souvent explosives, mousseuses et vertes. Un tableau typique de ce que l’on appelait « coliques » ! Le gain pondéral est le plus souvent correct malgré l’inconfort, il arrive qu’il soit responsable d’une faible prise pondérale et amène à un sevrage précoce. Le bébé peut faire des crevasses du fait qu’il pince le mamelon pour diminuer le flot. Le REF est le plus souvent associé à une hyperlactation, le traitement vise à ralentir le flot à l’aide de certaines positions d’allaitement antigravitaires, verticales et ventrales ou en position couchée. Exprimer le lait manuellement avant la tétée et mettre l’enfant au sein au second, voire 3e flux. Proposer le même sein sur plusieurs tétées d’affilée. Parfois le REF, sur une longue durée va s’accompagner d’une baisse de la lactation par baisse des tétées de l’enfant due à son inconfort. Il faut alors au contraire pratiquer l’alternance rapide des tétées sur chaque sein pour stimuler la lactation, s’aider des expressions manuelles ou extractions au tire-lait avec compression du sein.
Les régurgitations de sang par le bébé sont courantes lorsque la mère a des crevasses. En général, l’enfant va bien et ne présente aucune symptomatologie d’œsophagite ou autre pathologie digestive.
La fausse constipation du nourrisson allaité est fréquente. Elle correspond au ralentissement du transit observé à partir du 2e mois, allant de quelques jours à quelques semaines, mais avec absence de signes digestifs, un excellent état général et des selles molles.
Liens d’intérêts
L’auteur a déclaré n’avoir aucun conflit d’intérêts relatif à cet article.


Références
Allaitement maternel, mise en œuvre et poursuite dans les 6 premiers mois de vie de l’enfant. Recommandations de bonne pratique. Mai 2002. ANAES ; www.has-sante.fr
Mazurier E, Christol M. Allaitement maternel précis de pratique clinique. Sauramps médical 2010.
www.bfmed.org/Resources/Protocols.aspx (Traduction française sur le site LLLF www.lllfrance.org/Textes-de-l-Academy-of-Breastfeeding-Medicine/).
World Health Organization Multicentre Growth Reference Study Group. Assessment of differences in linear growth among populations in the WHO Multicentre Growth Reference Study. Acta Paediatr Suppl 2006;450:56-65.
www.who.int/childgrowth/en
Gremmo-Féger G. Actualisation des connaissances concernant la physiologie de l’allaitement. Arch Pediatr 2013;20:1016-21.