M. Veyrier, S. Di Filippo
Cardiologie pédiatrique et congénitale, Hôpital Louis- Pradel, 28 avenue du Doyen- Lépine, 69677 Bron, France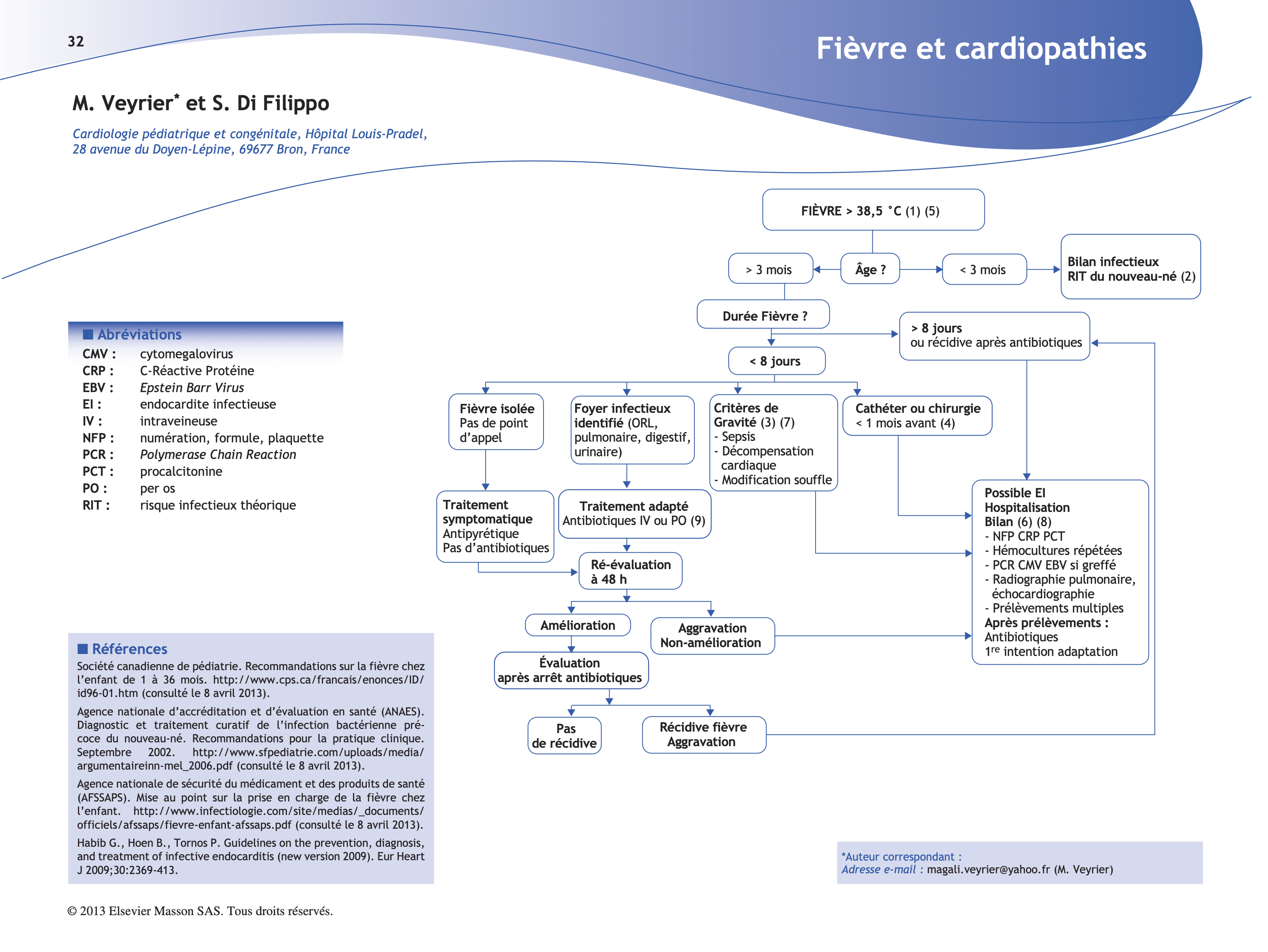
Arbre diagnostique – Commentaires
Chez l’enfant porteur d’une cardiopathie congénitale, la fièvre est un symptôme important à considérer et l’interrogatoire, l’examen clinique et les examens paracliniques visent à déterminer la tolérance de l’infection chez des enfants fragiles et l’origine bactérienne ou virale de cette fièvre en particulier pour éliminer une endocardite infectieuse. Une fièvre d’allure virale ne justifie pas d’antibiotiques. Devant une fièvre sans foyer infectieux clinique, il faut réagir, mais l’antibiothérapie ne doit pas être prescrite trop systématiquement ou trop tôt, afin de permettre des hémocultures avant sa mise en route. Un foyer identifié doit être traité pour éviter une endocardite secondaire.
(1) Il faut d’abord savoir mesurer correctement la température : rectale chez le nourrisson et tympanique après 2 ans en l’absence d’otites ou de bouchon de cérumen. On parle d’état subfébrile lorsque la température est supérieure à 38 °C et d’état fébrile lorsqu’elle dépasse 38,5 °C. Une hypothermie peut également être le signe d’une infection sévère chez l’enfant.
(2) Tout enfant de moins de 3 mois fébrile doit être hospitalisé pour la réalisation d’une biologie : NFP, CRp ± procalcitonine (PCT), hémocultures**, bandelette urinaire ± ECBU, radiographie pulmonaire (RP) et en fonction des résultats et de la tolérance ponction lombaire. Une triple antibiothérapie par Clamoxyl®-Claforan®- Amiklin® intraveineuse sera débutée si la tolérance est mauvaise et/ou s’il existe des arguments biologiques ou bactériologiques. Sinon, l’enfant sera gardé en surveillance pour la réalisation d’hémocultures** lors des pics de fièvre. L’enquête étiologique suivra selon le schéma décrit ensuite.
(3) Toute fièvre quel que soit l’âge accompagnée de signes de mauvaise tolérance hémodynamique (teint gris, temps de recoloration > 3 s, hypotension, marbrures, frissons ou geignements) doit être considérée comme bactérienne. Une hospitalisation s’impose pour antibiothérapie après hémocultures**. L’enquête étiologique suivra selon le schéma décrit ensuite.
(4) Une chirurgie ou un cathétérisme dans le mois précédent imposent la réalisation d’hémocultures**, ECBU, RP et bilan inflammatoire, de façon systématique. Il faudra prévenir le centre chirurgical afin de déterminer s’il y a lieu de référer l’enfant (recherche endocardite, examen de la cicatrice). Pas d’antibiotique à l’aveugle !
(5) Les cardiopathies à risque d’endocardite sont les suivantes : shunt G-D y compris les CIV membraneuses non hémodynamiquement significatives (surtout avec shunt à haute vitesse), valves mécaniques, cardiopathies cyanogènes, transplantés cardiaques, pace-maker et dans les 6 mois qui suivent une chirurgie ou un cathétérisme avec implantation de matériel. À moindre risque sont les bicuspidies aortique et les prolapsus mitraux avec IA et IM, ou toutes cardiopathies opérées avec lésions résiduelles. Ne sont pas concernées par ces risques : CIA, rétrécissement pulmonaire, cardiopathies opérées sans lésions résiduelles au-delà de 6 mois après la chirurgie et les anomalies coronaires.
(6) Pour les enfants transplantés cardiaques, il faut en plus réaliser une PCR CMV- EBV et la recherche de germes opportunistes en fonction de la porte d’entrée. Par ailleurs un dosage de ciclosporine ou de tacrolimus doit être réalisé 48 h après le début de toute antibiothérapie et communiqué au cardiologue référent. La josamycine est proscrite chez ces enfants car est responsable d’augmentation des taux sanguins d’immunosuppresseurs (toujours vérifier les interactions possibles dans les monographies des produits utilisés). Les enfants sous AVK devront contrôler leur INR 48 h après le début de tout épisode fébrile qu’ils soient sous antibiothérapie ou non.
(7) Dans les autres cas, l’interrogatoire recherche une notion de contage familial, des signes associés (rhinorrhée, toux, céphalées, vomissements, diarrhées, éruption, otorrhée ou otalgie, dysphagie, brûlures mictionnelles, plaie cutanée.) et la tolérance. L’examen clinique va rechercher une apparition/modification d’un souffle, des signes d’insuffisance cardiaque (tachycardie disproportionnée, hépatomégalie, dyspnée et polypnée, prise excessive de poids, oligurie), des signes d’appel (crépitants, souffle tubaire, contact lombaire, tympans et gorge ± test de diagnostic rapide streptocoque, adénopathies). Chez les enfants porteurs d’une cardiopathie cyanogène, la saturation sera prise et comparée aux valeurs usuelles car ces patients sont sensibles à l’état d’hydratation et peuvent nécessiter un remplissage en cas de majoration de la cyanose.
(8) Les indications d’échographie cardiaque sont les suivantes, devant une suspicion d’endocardite : modification ou apparition d’un souffle non connu, hémocultures** positives, persistance de forte fièvre au- delà d’une semaine sans point d’appel, syndrome inflammatoire biologique marqué sans point d’appel, mauvaise tolérance hémodynamique, signes neurologiques ou autres manifestations emboliques.
(9) Les infections bactériennes (otites, sinusites, infections urinaires, pneumonies, etc.) se traitent de façon standard chez l’enfant à risque d’endocardite. Un échec à 48 h ou une récidive de la fièvre dès l’arrêt des antibiotiques fait suspecter une endocardite et demander hémocultures** et échographie cardiaque.