Vous êtes ici
Absence de langage oral à 3-4 ans : rôle des médecins de premier et de second recours
T.-N. Willig1,2,*, A. Honegger3,4, M. Touzin5
1Consultation de pédiatrie, clinique Ambroise Paré, groupe Elsan, 387 route de Saint Simon, 31082 Toulouse Cedex 01 2Réseau Ptitmip Troubles des apprentissages et Association Française de Pédiatrie Ambulatoire (AFPA) 3Centre d’Audiophonologie, ASEI, Ramonville 4Service d’ORL, CHU Purpan, Toulouse 5Paris Santé Réussite, ParisAuteur correspondant - Adresse e-mail : tn.willig1@orange.fr (T.-N. Willig).
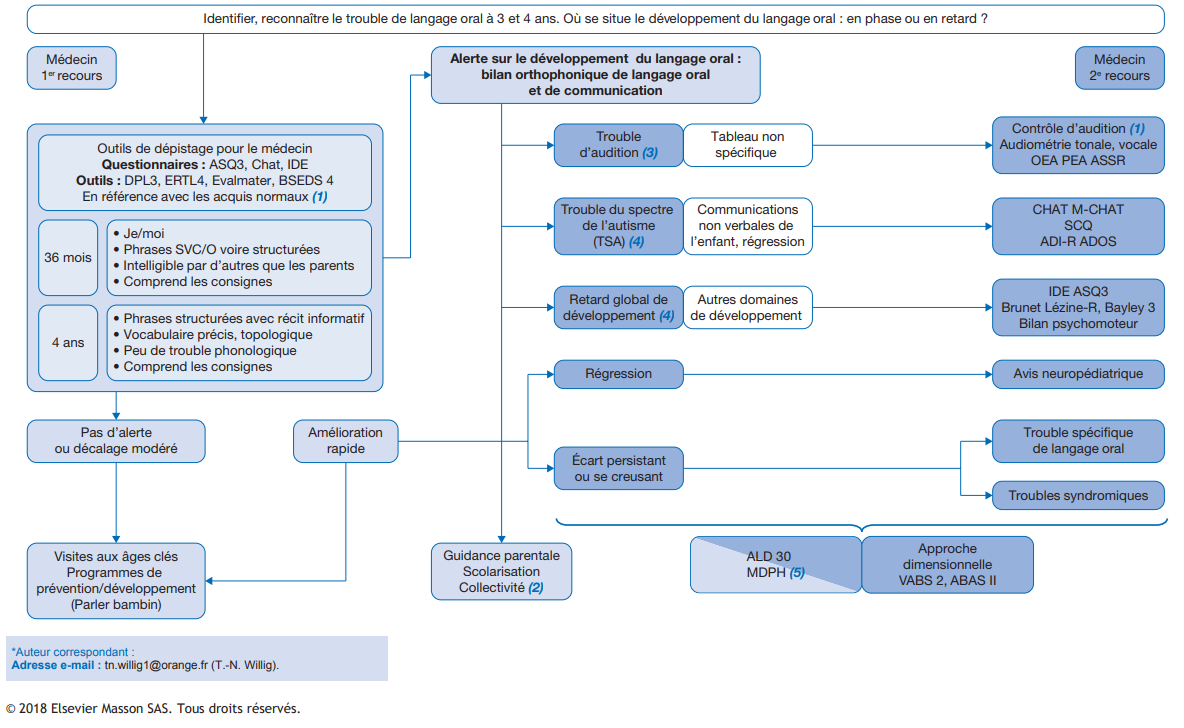
Arbre décisionnel – Commentaires
(1) Les étapes de diagnostic face à une absence d’expression orale à trois ans, à l’entrée en petite section de maternelle, ou face à un trouble important de langage à 4 ans reposent sur plusieurs questions que le médecin de premier recours doit systématiquement aborder : l’intégrité de l’audition, le caractère isolé du trouble ou plus global concernant alors les communications non verbales ou les autres domaines du développement, l’existence éventuelle de signes cliniques d’accompagnement orientant d’emblée vers une étiologie. La démarche de diagnostic avait déjà été évoquée dans une présentation de 2007, mais de nouveaux outils de dépistage et de diagnostic, ainsi que la standardisation des examens aux âges clés du développement (réseaux de périnatalité, examens 9-24-36 mois et 4-5-6 ans de l’AFPA) sont à la disposition des médecins de premier recours. L’évaluation du langage oral en premier recours s’appuie dans un premier temps sur les signes d’alerte tels qu’ils ont pu être rassemblés dans le guide pratique de la Société française de pédiatrie avec le concours de la Direction générale de la santé en 2007, écrit après les recommandations de l’ANSM de 2001. À trois et quatre ans, l’alerte est donnée pour un trouble sévère face à l’absence de production syntaxique sujet/verbe/objet, une non-intelligibilité du langage par d’autres que les parents, et l’absence de compréhension. Les questionnaires parentaux (ASQ3 36/48 mois, IDE [5]) donnent un premier éclairage sur le caractère spécifique (restreint au langage oral) ou plus global du trouble. L’examen clinique recherche des signes dysmorphiques, cutanés, neurologiques incluant l’évaluation des compétences motrices (motricité globale et fine, équilibre). L’examen du développement, au-delà du caractère sévère du trouble de langage, détaille à la fois les fonctions non verbales (praxies constructives en 2 et 3 dimensions, praxies idéomotrices, praxies buccofaciales, capacités de résolution de problèmes). Le bilan orthophonique de première intention aborde le langage oral sur le versant expressif et réceptif, ainsi que l’évaluation des communications non verbales.
(2) D’emblée, et sans attendre la définition d’un cadre diagnostique, la prise en charge doit être initiée avec des mesures de guidance parentale [3,4], un suivi orthophonique, une socialisation dans un environnement adapté (scolarisation, halte-garderie, crèche), voire en cas de troubles de comportement pouvant correspondre à la souffrance de l’enfant en difficulté de communication, la mise en place de stratégies de communication alternative ou augmentée (Makaton, pictogrammes, français signé) : cet accompagnement est urgent et sera en effet indispensable quel que soit le diagnostic.
(3) La première étape de la démarche est de s’assurer des capacités d’audition de l’enfant, ce qui face à l’absence de langage oral peut s’avérer difficile. En première intention, une audiométrie tonale ou vocale, avec conditionnement peut apporter une certitude raisonnable d’une audition globalement normale. Cependant, cela peut nécessiter de s’adresser à une consultation spécialisée sur la surdité ou avec un ORL phoniatre maîtrisant ces techniques. Le recours à une évaluation objective de l’audition (PEA, ASSR : Auditory Steady State Responses) doit cependant être rapidement envisagé en cas de doute. De même, la constatation d’une otite séromuqueuse chez un enfant sans langage justifie d’envisager sans délai une cure chirurgicale (pose de drains transtympaniques, adénoïdectomie) afin de ne pas pérenniser un facteur péjoratif sur le développement du langage [1]. Le retentissement d’un trouble d’audition dépend du degré de sévérité et du caractère uni ou bilatéral du trouble : mutité et illettrisme fonctionnel dans les surdités profondes et sévères (à partir de 70 dB), retard de langage et de parole dans les surdités moyennes à légères (20/70 dB), difficultés d’apprentissages dans le bruit dans les surdités unilatérales. De plus, la recherche d’un trouble d’audition doit être systématique et régulière dans le cadre de syndromes constituant un facteur de risque et de surhandicap associé : syndrome de Pierre Robin et fentes palatines, trisomie 21…
(4) La seconde étape, qui peut se dérouler sur quelques semaines, vise à déterminer si l’absence de langage relève d’un trouble de la communication verbale et non verbale, orientant vers un trouble du spectre de l’autisme (TSA)[2], d’un retard global de développement (si d’autres domaines du développement sont concernés), un cadre syndromique (dysmorphie, syndrome génétique suspecté, épilepsie), avec une attention portée sur le cadre évolutif (régression du langage orientant vers un TSA ou une épilepsie à pointes ondes continues du sommeil nécessitant d’adresser l’enfant en consultation de neuropédiatrie, évolution rapidement favorable en réponse à des stimulations adaptées du langage oral, ou persistance de l’écart). Le pédiatre de premier recours oriente alors la famille vers les filières de diagnostic plus spécialisées.
(5) À chaque étape de la vie de l’enfant, et quel que soit le cadre de diagnostic (maladie génétique, retard global de développement, troubles du spectre de l’autisme, troubles isolés de langage), le rôle du médecin de l’enfant reste d’apprécier la plainte, de la mettre en rapport avec les compétences normalement acquises, d’apprécier le retentissement des difficultés de l’enfant dans sa vie sociale, scolaire, familiale, et de guider la famille à la fois sur les étapes du diagnostic, mais aussi dans les mesures d’accompagnement éducatif et rééducatif, ainsi que dans la mise en œuvre des dispositifs de reconnaissance éventuelle en affection de longue durée par l’assurance maladie, d’orientation vers la MDPH et les associations de familles.
Liens d’intérêts
Les auteurs déclarent n’avoir aucun lien d’intérêts en relation avec cet article.


Références
[1] Pierre G, Mondain M. Pas à Pas Mon enfant n’entend pas. Arch Pediatr.2010;17 (HS2):4-5.
[2] HAS. Trouble du spectre de l’autisme : diagnostic et évaluation chez l’enfant – octobre 2017. Recommandation de bonne pratique. Paris, France : Haute Autorité de Santé ; 2018.
[3] Maillart C, Martinez Perez T, Leclercq A-L. La guidance parentale : un outil pour soutenir le développement langagier. Projet interuniversitaire ULG-UCL. ONE; 2014.
[4] Fédération Nationale des Orthophonistes. Plaquette Objectif Langage [Internet]. Fédération Nationale des Orthophonistes ; Disponible sur : www. info-langage.org/pdf/plaquette_Objectif_Langage.pdf.
[5] Duyme M, Capron C. L’Inventaire du Développement de l’Enfant (IDE). Normes et validation françaises du Child Development Inventory (CDI). Devenir. 2010;22:13-26.