Vous êtes ici
Urticaire aiguë de l’enfant
N. Bodak1,*, J. Blanc2
1Service de Dermatologie, Hôpital Necker, 149 Rue de Sèvres, 75015 Paris 2Service de Pédiatrie Générale, Hôpital Robert Debré, 48 boulevard Sérurier, 75935 ParisAuteur correspondant - Adresse e-mail : nathalie.bodak@gmail.com
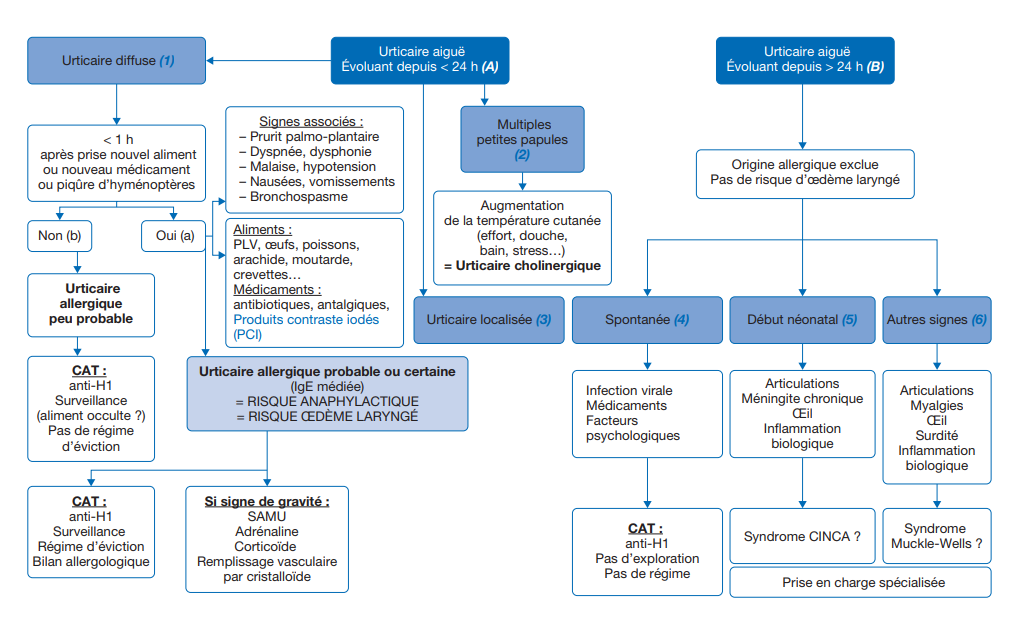
Arbre décisionnel – Commentaires
(A) et (B) : ancienneté de l’urticaire ? Par définition < 6 semaines en opposition à l’urticaire chronique. Puis plus ou moins 24 heures.
(A) Un premier épisode d’urticaire évoluant depuis moins de 24 heures doit faire éliminer une origine allergique.
(1) Une urticaire aiguë diffuse doit faire éliminer une origine allergique.
-
(a) Seules 10 % des urticaires aiguës de l’enfant sont d’origine allergique. Le contexte de survenue est toujours évocateur : la réaction survient dans l’heure (et souvent dans les minutes) suivant la prise alimentaire, la prise médicamenteuse ou la piqûre. L’urticaire est fulgurante, intense et diffuse. D’autres signes peuvent s’y associer : œdème laryngé, bronchospasme, signes digestifs, malaise général jusqu’au tableau de choc anaphylactique. Lors d’une allergie alimentaire, il existe très souvent un syndrome de pénétration orale associé. Un prurit palmaire est aussi très évocateur d’une origine allergique.
Les cinq aliments suivants sont responsables de 80 % des réactions allergiques alimentaires de l’enfant : œufs, fruits à coques, protéines du lait de vache, poisson et moutarde. Il faut aussi se méfier des aliments occultes devant toute réaction survenue après un repas.
Les médicaments à risque sont les antibiotiques (bêtalactamines++), les AINS, les anesthésiques généraux, les produits de contrastes iodés.
L’urticaire ne durera jamais plus de 24 heures et se reproduira lors d’une réintroduction avec un délai plus court et une réaction plus sévère.
La conduite à tenir dépend de la sévérité de la réaction : antiH1, adrénaline IM, corticoïdes PO/IV, prise en charge réanimatoire si choc anaphylactique. L’aliment suspect doit être arrêté et le patient adressé en allergologie. On rédigera un PAI certifiant l’éviction et une ordonnance d’adrénaline auto injectable sera remise. -
(b) Lorsqu’une urticaire aiguë diffuse survient de manière isolée sans prise alimentaire ou médicamenteuse suspecte, une origine allergique est très peu probable. L’urticaire survient alors souvent dans un contexte d’infection virale et peut évoluer ou récidiver sur plusieurs jours (B). Les urticaires aiguës non allergiques ne comportent aucun risque d’anaphylaxie ni d’œdème laryngé. On peut donc rassurer les parents. Le traitement repose sur les anti-H1 pendant 7 à 10 jours.
(2) Une urticaire aiguë constituée de multiples petites papules plus ou moins confluentes diffuses sur le tronc, dans un contexte d’échauffement de la peau (douche ou bain, effort physique, chaleur, stress) est typique d’une urticaire cholinergique. Cette forme d’urticaire induite ne comporte aucun risque ; elle cède spontanément en quelques minutes après la régulation de la température corporelle mais elle se renouvelle dans les mêmes conditions.
(3) Il existe d’autres urticaires induites : le dermographisme (sur une zone de frottement), l’urticaire au froid sur les zones en contact avec le froid (air ou eau), l’urticaire à la pression ou aux vibrations. L’urticaire au froid est la seule forme d’urticaire induite comportant un risque d’anaphylaxie. Elle nécessite une grande prudence vis-à-vis des baignades car celles-ci peuvent déclencher des signes généraux allant du malaise (risque de noyade) au choc anaphylactique. Les urticaires solaire et aquagénique sont exceptionnelles.
Une urticaire induite disparaît rapidement après suppression du facteur déclenchant et se renouvelle dans les mêmes conditions, possiblement pendant plusieurs années. On propose des antihistaminiques et l’éviction dans la mesure du possible des facteurs déclencheurs.
(B) Une urticaire évoluant depuis plus de 24 heures sans autre signe permet d’écarter une origine allergique.
(4) Il s’agit alors d’une urticaire aiguë spontanée. Les facteurs déclencheurs les plus fréquents en pédiatrie sont les infections virales. Les médicaments peuvent aussi être inducteurs par effet pharmacologique non allergique. Il s’agit le plus souvent d’antibiotiques ou d’AINS. Le traitement repose sur les anti-H1. Il n’est pas nécessaire de réaliser un bilan allergologique. Le risque est l’évolution vers une urticaire chronique spontanée.
(5) Une urticaire à début néonatal doit faire penser au syndrome CINCA (chronique, infantile, neurologique, cutané, articulaire), syndrome auto-inflammatoire avec mutations activatrices de l’inflammasome NLRP3 entraînant une sécrétion accrue et inappropriée d’IL-1β. L’urticaire est atypique, peu prurigineuse, à rythme circadien et toujours très précoce. L’association aux signes extra-cutanés, notamment à une méningite aseptique à polynucléaires neutrophiles et la présence d’un syndrome inflammatoire biologique permettent d’orienter le diagnostic. D’autres signes systémiques peuvent y être associés (conjonctivite, arthralgies/arthrites, surdité). La prise en charge multidisciplinaire de cette atteinte génétique rare doit se faire en centre de référence/compétence, le bilan d’extension doit être précoce, tout comme le traitement par biothérapie (antagonistes de l’IL-1β).
(6) L’existence d’autres signes cliniques évoque une urticaire syndromique. Nous citerons par exemple le syndrome de Muckle-Wells (forme moins sévère que le CINCA, également secondaire aux mutations de NLRP3) qui associe urticaire, surdité, fièvre, arthrites, myalgies, atteinte oculaire et syndrome inflammatoire biologique ou le syndrome auto-inflammatoire secondaire aux mutations de NLRC4, un autre inflammasome, associant urticaire, syndrome d’activation macrophagique, entérocolite et syndrome inflammatoire (lié également à la sécrétion accrue d’IL-18). Les recherches génétiques doivent être discutées en centre de référence dans des laboratoires experts.
Liens d’intérêts
Les auteurs ont déclaré n’avoir aucun lien d’intérêt pour cet article.
Ce Pas à Pas a été validé par la Société francophone pour la rhumatologie et les maladies inflammatoires en pédiatrie


Références
Collège National des Enseignants de Dermatologie. Item 114 : Allergies cutanéo-muqueuses chez l’enfant et l’adulte : urticaire. 2010-11. campus. cerimes.fr/dermatologie/enseignement/dermato_15/site/html/cours.pdf.
Zuberbier T, et al. The EAACI/GA²LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria. the 2017 revision and update. Allergy 2018 (in press).
Nosbaum A et al. Physiopathologie de l’urticaire. Ann Dermatol Venereol 2014;141(S3):559-64.
Pouessel G, Deschildre A. Anaphylaxie de l’enfant : ce que le pédiatre doit savoir. Arch Pediatr 2016;23:1307-16.
Mathelier-Fusade P. Place du bilan allergologique dans l’urticaire. Ann Dermatol Venereol 2014;141(S3):565-9.