Vous êtes ici
Thématique:
Les uvéites de l'enfant
D. Monnet
Centre Cochin ambulatoire d’ophtalmologie, 27, rue du Faubourg Saint-Jacques, 75679 Paris cedex 14 et Université Paris Descartes, France Correspondance - Adresse e-mail : dominique.monnet@cch.aphp.fr
Arbre diagnostique – Commentaires
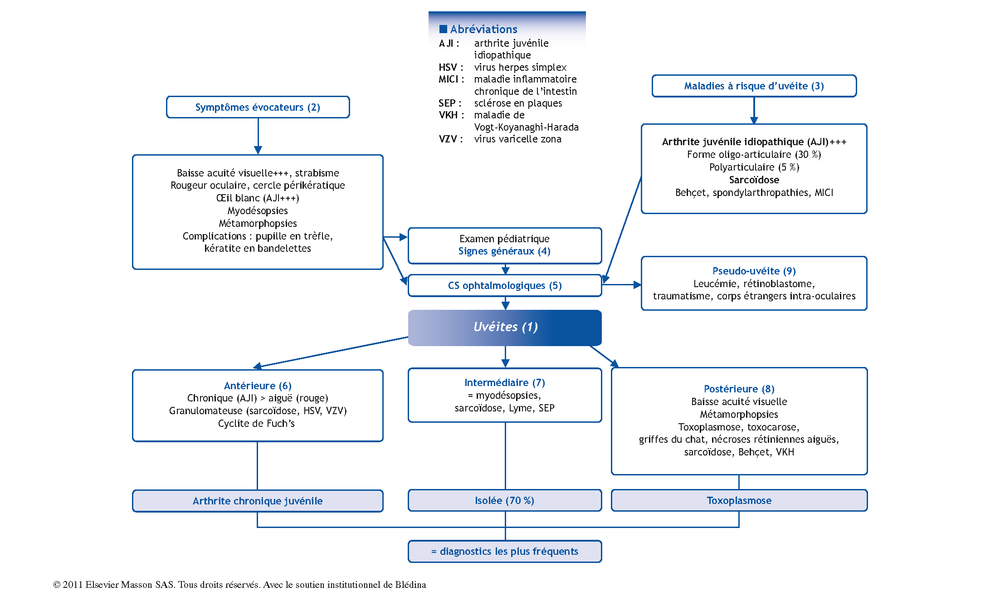
(1) L’uvéite est synonyme d’inflammation intra-oculaire. L’incidence et la prévalence de l’uvéite sont respectivement de 17-50/100 000 habitants et 35-204/100 000 habitants. L’uvéite chez l’enfant représenterait de 5 à 10 % de l’ensemble des uvéites. Les causes d’uvéite sont éminemment variées. On distingue classiquement les étiologies d’uvéites selon leur origine infectieuse ou inflammatoire, et selon qu’elles s’intègrent à une maladie systémique ou, au contraire, qu’elles représentent une maladie oculaire isolée. La particularité de l’uvéite chez l’enfant provient d’une part, de la spécificité de certaines étiologies (arthrite juvénile idiopathique, toxocarose, CINCA syndrome, maladie de Kawasaki…) et, d’autre part, de la gêne potentielle au développement de la fonction visuelle responsable d’amblyopie (enfant < 7 ans), au-delà des complications habituelles des uvéites (synéchies, œdème maculaire…). De plus, la présentation de l’uvéite chez l’enfant est souvent « silencieuse », avec peu de signes d’appel, et peu de plaintes fonctionnelles de la part des enfants (< 12 ans), conduisant fréquemment à d’importants retards diagnostiques. La démarche diagnostique est guidée selon la présentation de l’uvéite, qui peut être caractérisée selon :
-
sa localisation, qui correspond au site initial et principal de l’inflammation intra-oculaire ;
-
sa présentation : aiguë ou chronique, granulomateuse ou non, selon l’existence de foyers rétiniens ou choriorétiniens ;
-
et selon la réponse au traitement.
(2) La stratégie diagnostique devant une uvéite repose d’abord pour le pédiatre sur la reconnaissance de signes évocateurs d’uvéites ou de leurs complications (synéchies iridocristaliniennes, kératopathie en bandelettes) qui vont varier selon la localisation : rougeur oculaire avec cercle périkératique en cas d’uvéite antérieure, myodésopsies en cas d’uvéite intermédiaire, et métamorphopsies en cas d’uvéite postérieure. Dans tous les cas, une baisse d’acuité visuelle plus ou moins profonde est présente.
(3) Rappelons que l’uvéite de l’enfant peut être totalement silencieuse, et impose de ce fait la réalisation d’examens ophtalmologiques systématiques pour certaines maladies systémiques à risque (AJI+++), avec une fréquence dépendant de ce risque (forme oligo-articulaire avec AAN+ et âge < 6 ans = surveillance oph. trimestrielle ; forme systémique = surveillance oph. annuelle).
(4) L’approche diagnostique repose ensuite sur l’histoire de la maladie et la recherche de signes fonctionnels et cliniques généraux (interrogatoire+++). Cette approche requiert une collaboration étroite entre pédiatre et ophtalmologiste, qui vont ensuite conditionner le bilan étiologique. Le pédiatre devra être renseigné sur la présentation de l’uvéite et les principales hypothèses diagnostiques qui en découlent afin de ne pas réaliser un bilan étiologique « tous azimuts ».
(5) L’examen par un ophtalmologiste est nécessaire à chaque fois que le diagnostic d’uvéite est suspecté, afin de classer l’uvéite, et de guider la thérapeutique (présence d’un œdème maculaire…).
(6) L’uvéite antérieure correspond à une inflammation du corps ciliaire en avant du cristallin. Les uvéites antérieures représentent 30-50 % des causes d’uvéite pédiatrique. Cette localisation est susceptible d’entraîner une rougeur oculaire (cf. uvéite des spondylarthropathies). Toutefois, les uvéites antérieures chroniques, et notamment celles qui compliquent l’arthrite juvénile idiopathique (AJI) sont à œil blanc, et nécessitent des examens spécialisés et systématiques pour permettre un diagnostic précoce (examen à la lampe à fente). L’arthrite juvénile idiopathique (AJI) est la principale étiologie des uvéites antérieures chez l’enfant.
(7) L’uvéite intermédiaire correspond à une inflammation prédominante dans le vitré (hyalite, pars planite). Le principal symptôme est l’existence de myodésopsies (« mouches volantes »), à œil blanc. Elle représenterait 10-25 % des causes d’uvéite de l’enfant. L’uvéite intermédiaire reste une maladie oculaire isolée dans la majorité des cas (> 70 % cas), et les principales étiologies à rechercher sont une sarcoïdose, les MICI, une maladie démyélinisante, la maladie de Lyme.
(8) L’uvéite postérieure correspond à une inflammation de la choroïde et/ou de la rétine et/ou du nerf optique (choroïdite, choriorétinite). Elle représente 20-30 % des causes d’uvéite de l’enfant. Les principaux signes cliniques sont une baisse d’acuité visuelle, des métamorphopsies (déformation des lignes), scotomes et amputation du champ visuel.
La toxoplasmose oculaire représente la première étiologie des uvéites postérieures. Les étiologies de maladie de Behçet (foyer nécroticohémorragique), sarcoïdose (choroïdite multifocale), maladie de Vogt-Koyanaghi-Harada sont des causes d’uvéites pédiatriques plus rares.
Le syndrome TINU (néphrite intertistielle aiguë et uvéite) surviendrait plus fréquemment durant l’adolescence avec une uvéite aiguë sous forme de panuvéite.
(9) Enfin, le diagnostic de pseudo-uvéite ou « masquerade syndrome », sera systématiquement évoqué chez l’enfant, pouvant mimer une uvéite et être en rapport avec une pathologie tumorale (leucémie aiguë, rétinoblastome, xanthogranulome juvénile) ou traumatique (corps étranger intra-oculaire), et pour lequel un traitement immunosuppresseur serait contre-indiqué.
La prise en charge thérapeutique dépend également du type d’uvéite et de la maladie systémique associée. L’intensité du traitement est guidée soit par l’atteinte ophtalmologique ou soit par l’atteinte systémique. En cas d’uvéites antérieures, le traitement repose sur l’association de collyres corticoïdes et de mydriatiques, dont le but est de dilater la pupille et d’éviter la formation de synéchies iridocristalliniennes. Le recours au traitement par voie orale est parfois nécessaire en cas d’uvéite antérieure insuffisamment contrôlée par les collyres ; il est indispensable en cas d’uvéites postérieures ou intermédiaires, notamment en présence d’un œdème maculaire, atteinte mettant en jeu le pronostic visuel, et fait intervenir les corticoïdes oraux, associés à un immunosuppresseur. Le recours aux biothérapies (anti-TNF) en 2e intention n’est pas rare, l’étanercept est apparu moins efficace dans le contrôle de l’inflammation oculaire que les autres anti-TNF (anticorps monoclonaux).
Liens d'intérêts
Aucun


Références
Smith JA, Mackensen F, Sen HN, Leigh JF, Watkins AS, Pyatetsky D, et al. Epidemiology and course of disease in childhood uveitis. Ophthalmology 2009;116:1544-51, 1551.e1.
Cunningham ET Jr. Uveitis in children. Ocul Immunol Inflamm 2000; 8:251-61.
Rosenberg KD, Feuer WJ, Davis JL. Ocular complications of pediatric uveitis. Ophthalmology 2004;111:2299-306.