Vous êtes ici
Thématique:
Détresse respiratoire aiguë de l’enfant
P. Cros
Département de pédiatrie, Hôpital Morvan, CHRU Brest, 2 avenue Foch, 29609 Brest cedex Correspondance - adresse e-mail : pierrick.cros@chu-brest.fr (P. Cros).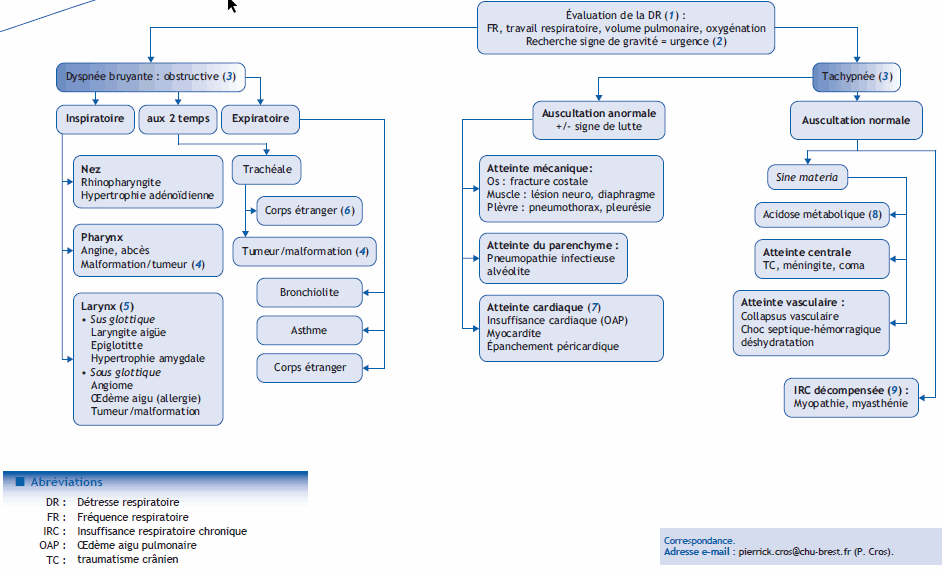
| Abréviations | |
|
DR : FR : IRC : OAP : TC : |
Détresse respiratoire Fréquence respiratoire Insuffisance respiratoire chronique Œdème aigu pulmonaire Traumatisme crânien |
Arbre diagnostic – Commentaires
(1) L’analyse de la ventilation repose sur 4 critères :
-
la fréquence respiratoire dont les normes varient avec l’âge, < 60 cycles /min chez le nouveau-né, < 50 chez le moins de 1 an, < 40 chez le moins de 5 ans et < 30 cycles/min pour le plus de 5 ans. La bradypnée, rare, est un signe d’épuisement ;
-
le travail respiratoire : évaluation des signes de luttes (balancement thoraco-abdominal, tirage sus-ternal, intercostal, soussternal, battement des ailes du nez, entonnoir xiphoïdien, geignement expiratoire) ;
-
le volume pulmonaire : évaluation de l’expansion thora- cique et auscultation ;
-
l’oxygénation : appréciation de la coloration de l’enfant et prise de la sat (O2) avec un capteur pédiatrique.
Une fois la détresse respiratoire reconnue, des mesures urgentes doivent être mise en place quelle que soit l’étiologie : assurer la liberté des voies aériennes, mettre en proclive ou position 1/2 assis et apporter de l’oxygène pour une saturation en oxygène > 95 % ou 92 % s’il existe des signes de lutte.
(2) Les signes de gravités sont la polypnée > 60/min, la saturation < 92 %, la bradypnée, l’irrégularité du rythme respiratoire, les signes de lutte intenses, l’impossibilité de parler, la cyanose, la pâleur, les sueurs, les troubles hémodynamiques (TRC > 3 s, tachycardie, hépatomégalie, HTA), l’agitation, les troubles de la conscience, le retentissement alimentaire.
(3) La dyspnée se caractérise par une perception anormale de la respiration, la polypnée par une respiration superficielle et rapide, la tachypnée par une augmentation du rythme respiratoire. Le diagnostic de la DR est essentiellement clinique est repose sur l’analyse du temps de la dyspnée. Il permet d’orien- ter le diagnostic en fonction du mécanisme :
-
gêne à l’écoulement de l’air (dyspnée obstructive) conséquence : signe de lutte et hypoventilation alvéolaire ;
-
réduction de la surface des échanges gazeux (tachypnée) conséquence : hypoxie et hypocapnie ;
-
réaction à un désordre extra-pulmonaire (dyspnée sine materia) conséquence : hématose normale.
Les examens complémentaires les plus discriminants sont la radiographie thoracique et les gaz du sang réalisés en veineux le plus souvent (normale : pCO2 < 46 mmHg).
(4) Il s’agit d’un accès aigu provoqué par une infection virale sur une obstruction chronique jusqu’alors bien tolérée. Il faut alors penser à rechercher un syndrome d’apnée du sommeil.
(5) La localisation de l’obstacle est orientée par des éléments cliniques :
-
pathologie sus glottique : voix étouffée, stridor, pas de toux, dysphagie ;
-
pathologie glottique : voix abolie, stridor, toux rauque, pas de dysphagie ;
-
pathologie sous glottique : voix rauque, cornage, toux rauque aboyante, pas de dysphagie.
(6) Le corps étranger (CE) est à évoquer systématiquement devant toute dyspnée d’installation brutale chez l’enfant de plus de 6 mois. En fonction de la localisation du CE, la dyspnée peut être inspiratoire (CE laryngé), aux 2 temps (CE trachéal), expiratoire (CE bronchique) modérée voir absente avec une toux isolée et infection pulmonaire (CE enclavé dans une bronche). L’existence d’un syndrome de pénétration est à rechercher (accès brutal de suffocation avec toux quinteuse puis cyanose, résolutif en quelques minutes). L’auscultation pulmonaire montre une diminution ou abolition du murmure vésiculaire, ou des sibilants. La présence d’une asymétrie auscultatoire est fortement évocatrice. La radio thoracique doit être faite en ins- piration et expiration pour objectiver un CE radio-opaque et/ ou surtout repérer des signes indirects (opacité dense, hyper clarté, atélectasie...)
(7) Cause rare de détresse respiratoire, l’insuffisance cardiaque (IC) constitue un piège diagnostique : la symptomatologie associe des signes de congestion pulmonaire (IC gauche : crépitant/sibilant, tachycardie, sudation, polypnée superficielle, à l’effort : biberon) aux signes de congestion veineuse (IC droite : HMG, œdème turgescence jugulaire) avec des présentation clinique variable associant parfois des signes digestifs (refus du biberon, non prise de poids) et de façon inconstante un souffle cardiaque. La cardiomégalie sur la RP doit faire pratiquer rapidement une échographie cardiaque. L’IC doit être évoquée devant toute détresse respiratoire associée à des troubles hémodynamiques et nécessite avant tout remplissage vasculaire de rechercher une hépatomégalie. (8) L’acidocétose diabétique en est la cause principale, les signes cliniques à rechercher sont la polyuro-polydipsie, la perte de poids, la dyspnée de Kussmaul. Le dextro et la BU doivent être systématiques.
(9) Les signes de lutte sont alors manquants.
Liens d’intérêts
L’auteur déclare n’avoir aucun lien d’intérêt en relation avec cet article.


Références
Aubertin et al. Recommandations pour l’oxygénothérapie chez l’enfant en situations aiguës et chroniques : évaluation du besoin, critères de mise en route, modalités de prescription et de surveillance. Arch Pediatr 2012 ; 19 : 528-36.
Bourillon A. Détresse respiratoire aigue chez le nourrisson et l’enfant. Pédiatrie : les référentiels des collèges. Paris. Elsevier Masson 2014 ; p 409-420
O’Leary et al. Defining normal ranges and centiles for heart and respiratory rates in infants and children : a cross sectional study of patients attending an Australian tertiary hospital paediatric emergency department. Arch Dis Child 2015 ; 100 : 733-737