Vous êtes ici
Thématique:
Toux chronique de l’enfant
![]()
G. Benoist1*, G. Thouvenin2
1Service de pédiatrie générale, HDJ Asthme et Allergies, CHU Ambroise-Paré, AP-HP, 9, avenue Charles-de-Gaulle, 92100 Boulogne-Billancourt, France2Service de pneumopédiatrie, CHU Armand-Trousseau, AP-HP, 26, avenue du Docteur-Arnold-Netter, 75012 Paris, France
*Auteur correspondant - Adresse e-mail : gregoire.benoist@aphp.fr (G. Benoist). Cliquez sur l'image pour l'agrandir.
| Article validé par : | |
|
SFP (Société Française de Pédiatrie) GPG (Groupe de Pédiatrie Générale) SP2A (Société de Pneumologie et d’Allergologie Pédiatrique) |
|
Introduction
La toux « traînante » est un motif fréquent de consultation en pédiatrie. Ce « Pas à pas » présente l’approche diagnostique que doit avoir le clinicien chez un enfant (nouveau-né et nourrisson exclus), reposant avant tout sur l’anamnèse et le cliché thoracique de face. Les enjeux sont d’argumenter avec rigueur les diagnostics les plus fréquents, et de ne pas méconnaître des causes plus rares grâce à l’identification de signes d’alerte et un suivi adapté.
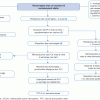
Démarche diagnostique face à une toux chronique
(1) Quand parler de toux chronique ?
Il n’existe pas de consensus pédiatrique français sur la définition et la prise en charge d’une toux chronique. Dans la littérature, la durée de symptomatologie permettant de définir la toux chronique chez l’enfant est de plus de 4 semaines pour l’American College of Chest Physicians, et plus de 8 semaines pour la Bristish Thoracic Society. La variabilité de ces définitions est avant tout reliée au temps « attendu » de résolution d’une toux post-infectieuse. Les recommandations anglaises proposent ainsi une forme clinique intermédiaire entre la toux aiguë (< 3 semaines) et la toux chronique, appelée toux aiguë prolongée, dont la durée est comprise entre 3 et 8 semaines.
Chez le jeune enfant, des infections des voies aériennes récidivantes et rapprochées peuvent donner l’impression de signes continus. Il est fréquent également d’observer une toux prolongée durant quelques semaines après une infection banale des voies aériennes supérieures ou inférieures.
(2) Première étape diagnostique : anamnèse et examen clinique rigoureux
Les principales données anamnestiques d’orientation sont : l’âge de l’enfant, le caractère de la toux (sèche, grasse), les horaires (matin, endormissement, nuit) et ses modalités évolutives (continue, récurrente avec intervalles libres), les facteurs déclenchants retrouvés (infection inaugurale, lieu/saison spécifique ou caractère per-annuel, décubitus), l’association à un wheezing ou des symptômes oto-rhino-laryngologiques (ORL). Le retentissement de la toux pour l’enfant et son entourage doit être évalué. Il faut demander la réponse clinique à d’éventuels traitements (salbutamol, antibiothérapie). L’environnement de l’enfant doit être apprécié : mode de garde, tabagisme parental, présence d’un animal, conditions de logement, contage intrafamilial. Les conditions de naissance (terme, détresse respiratoire néonatale) doivent être précisées, de même que l’existence d’une atopie et de maladies pulmonaires sur le plan familial.
L’évaluation clinique est centrée sur l’identification de bruits respiratoires (stridor, wheezing), l’auscultation (sibilants, souffle), l’analyse du thorax (déformation) et l’examen de la sphère ORL (obstruction nasale, hypertrophie amygdalienne), la peau (eczéma), sans oublier la croissance et l’état nutritionnel, ainsi que la recherche de signes généraux.
Souvent, l’enfant ne tousse pas au moment de la consultation et l’examen clinique est normal. Une vidéo enregistrée sur le smartphone d’un parent peut parfois aider à identifier le timbre de la toux et d’éventuels signes d’accompagnement.
(3) À rechercher à chaque consultation : signes d’alerte
Ces signes d’alerte sont : un antécédent de syndrome de pénétration, l’existence de fausses routes ou de dyspnée à l’alimentation, des malaises avec cyanose, une dyspnée aux deux temps, un wheezing ou un stridor permanent, un encombrement bronchique permanent, une limitation des activités ou un retentissement sur le sommeil, un retard de croissance, des infections répétées et/ou sévères, un souffle cardiaque, une déformation thoracique, un hippo cratisme digital.
(4) Deuxième étape diagnostique : cliché thoracique de face
En cas de toux persistante au décours d’un épisode infectieux, une réévaluation de l’état clinique ainsi que l’expérience du clinicien permettent le plus souvent d’éviter des explorations inutiles. Néanmoins, une toux aiguë prolongée (> 3 semaines) qui ne s’améliore pas et devient plus sévère peut requérir des investigations plus précoces. En cas de toux > 8 semaines, le cliché thoracique de face (profil non utile) en inspiration (et expiration en cas d’asymétrie auscultatoire ou doute sur un antécédent de syndrome de pénétration) est systématique, même en l’absence de signes d’alerte.
En cas d’orientation clinique évidente pour une cause spécifique de toux, un bilan ciblé permettra de confirmer le diagnostic et débuter la prise en charge adéquate (voir (6) ).
En cas de signes d’alerte clinique et/ou d’anomalies radiographiques, un avis spécialisé doit être demandé afin de prévoir un bilan paraclinique plus exhaustif (voir (7) ).
(5) Absence d’orientation clinique, de signes d’alerte et d’anomalie radiographique
En cas de durée de toux > 8 semaines avec des premières évaluations rassurantes, on peut proposer un bilan de débrouillage : courbe débit-volume avec test de réversibilité, enquête allergologique et avis ORL.
En effet, parmi les causes souvent rapportées dans la littérature internationale, on retrouve l’asthme (ou toux équivalente d’asthme), la rhinosinusite et la rhinite chronique (allergique ou non).
(6) Orientation diagnostique vers une toux spécifique
L’anamnèse, l’examen clinique ou le bilan de débrouillage précédent ont permis d’argumenter une cause spécifique de toux. Celle-ci doit être confirmée par le bilan dédié, et traitée.
L’asthme est un diagnostic fréquent mais à argumenter avec rigueur. La sémiologie respiratoire peut être typique : présence de sifflements, récurrence des signes, facteurs déclenchants identifiés (infections virales, effort, allergène, stress, etc.), survenue nocturne ou au petit matin, réponse aux bêta-2-mimétiques. Rarement, la toux est le seul symptôme (cough variant asthma). Le Global Initiative for Asthma (GINA) rappelle qu’il est alors essentiel de tenter de documenter la variabilité de la fonction respiratoire par un test de provocation d’hyperréactivité bronchique en cas de toux sèche isolée.
Le syndrome de rhinorrhée postérieure est relié aux diagnostics de rhinosinusite et rhinite chronique (allergique ou non). Une sinusite chronique entraîne un écoulement nasal mucopurulent avec jetage postérieur. La rhinoscopie peut retrouver du pus au niveau des fosses nasales et des méats sinusiens. La radiographie des sinus n’est pas recommandée ; le scanner n’est indiqué qu’après avis spécialisé, et des images d’épaississement muqueux peuvent être retrouvées sans signification pathologique. Il est cependant réalisé lorsqu’on suspecte une dilatation des bronches et il faut donc bien analyser le cliché thoracique. Une rhinite allergique occasionne une rhinorrhée claire, un prurit endonasal, des éternuements, avec un caractère saisonnier ou non. La muqueuse nasale est oedémateuse. Une enquête anamnestique complétée de prick-tests est utile.
Les toux (post-)infectieuses (hors pneumonies) sont souvent de diagnostic difficile dans le délai de toux chronique. Par exemple, la coqueluche ne peut être confirmée après 3 semaines d’évolution de la toux car la Polymerase Chain Reaction (PCR) nasopharyngée est alors mise en défaut ; il faut penser toutefois à la réaliser chez d’éventuels cas secondaires.
Le reflux gastro-oesophagien (RGO) a trop souvent été incriminé comme cause de toux chronique, à l’instar d’un grand nombre de manifestations extradigestives. Il faut réinsister sur la nécessité de faire la preuve par pH-métrie de la réalité d’un RGO acide ; son existence ne prouvant pas le lien de cause à effet, mais rendant plus « licite » la prescription d’un test thérapeutique par inhibiteur de la pompe à protons, avec essai d’arrêt pour apprécier une éventuelle rechute des signes.
(7) En cas de signes d’alerte : avis pneumopédiatrique et bilan exhaustif
Des signes d’alerte (voir (3) ) doivent faire rechercher des causes de toux spécifiques plus rares : un corps étranger inhalé, la mucoviscidose et les autres causes de dilatations des bronches (DDB), les malformations et tumeurs endothoraciques, les pneumopathies interstitielles diffuses.
Le scanner thoracique avec injection (pour analyse du médiastin) précise les images parfois identifiées sur le cliché thoracique (adénopathies, bronchectasies, tumeur, malformation vasculaire), ou cherche à en mettre en évidence lorsque ce cliché est normal, en cas notamment de toux productive résistante à une antibiothérapie probabiliste ou d’anomalies auscultatoires persistantes. L’endoscopie bronchique peut alors s’avérer informative : visualisation d’un corps étranger ou d’une anomalie endobronchique (tumeur, fistule), dynamique des voies aériennes (dyskinésie), appréciation de l’état de la muqueuse (inflammation, hyper sécrétion), réalisation de prélèvements microbiologiques, cyto logiques et plus spécialisés. D’autres examens peuvent aussi être utiles : test de la sueur, bilan immunitaire.
(8) En cas de toux grasse ou sèche isolée sans orientation après bilan de débrouillage
En cas de toux isolée évoluant depuis plus de 8 semaines et sans orientation diagnostique, un test thérapeutique peut être proposé, avec réévaluation systématique à son arrêt.
En cas de toux grasse : une antibiothérapie pour une durée de 2 semaines (pouvant parfois être prolongée à 4 semaines après avis spécialisé) est prescrite, par exemple amoxicilline et acide clavulanique. Cette attitude est proposée par les Anglo-Saxons, dans l’hypothèse d’une bronchite bactérienne persistante (protracted bacterial bronchitis). Cette entité est évoquée chez des enfants habituellement âgés de moins de 6 ans, ayant une toux > 4 semaines, productive, continue (à différencier d’épisodes récidivants) et isolée (absence de rhinite, aucun signe d’alerte clinique ou radiographique). Le cliché thoracique peut retrouver un épaississement péribronchique. Les examens cytobactériologiques des crachats (ECBC) sont souvent peu contributifs. Après antibio thérapie probabiliste, une résolution durable de la toux est en faveur du diag nostic, mais peut aussi être due à une évolution spontanément favorable. En cas de persistance de la toux, d’apparition de signes d’alerte ou de rechute(s), un avis spécialisé est indispensable afin de ne pas méconnaître une autre cause (voir (7) ).
En cas de toux sèche : un corticoïde inhalé est prescrit. Une réévaluation à 6 semaines est programmée. En cas d’échec après analyse de l’observance et des techniques d’inhalation, le bilan est poursuivi (voir (7) ). En cas de bonne réponse apparente, la reprise de la toux après 3 mois de traitement renforce le diagnostic de toux équivalent d’asthme. En l’absence de rechute, le diagnostic de toux post-infectieuse peut expliquer la toux sèche prolongée observée.
Conclusion
• L’anamnèse et le cliché thoracique occupent une place centrale dans la démarche diagnostique.
• Des signes d’alerte justifient le recours indispensable au pneumo logue et à un bilan spécialisé.
• Un test thérapeutique peut être fait en cas de toux grasse ou sèche isolée mais impose une évaluation rigoureuse de son effet.
Liens d’intérêts
Les auteurs déclarent ne pas avoir de liens d’intérêts avec cet article.


Références
Benoist G. Toux chronique de l’enfant : que retenir ? La Lettre du Pneumologue 2017;2:115-8.
Shields MD, Bush A, Everard ML, McKenzie S, Primhak R, British Thoracic Society Cough Guideline Group. BTS guidelines: Recommendations for the assessment and management of cough in children. Thorax. 2008;63:iii1-15.
GINA (Global INitiative for Asthma). [Internet]. 2018. Disponible sur : https://ginasthma.org/gina-reports/
Giovannini-Chami L. Bronchites bactériennes persistantes. Perfectionnement en pédiatrie 2018;1:192-6.
Benoist G, Bidat E. Toux traînantes chez l’enfant et l’adolescent. Arch Ped 2015;22:447-51.