Vous êtes ici
Thématique:
Conduite diagnostique et thérapeutique devant une dyslipidémie de l'enfant
P. Barat
Endocrinologie pédiatrique, Hôpital des enfants, CHU de Bordeaux, 33076 Bordeaux Correspondance - Adresse e-mail : pascal.barat@chu-bordeaux.fr (P. Barat).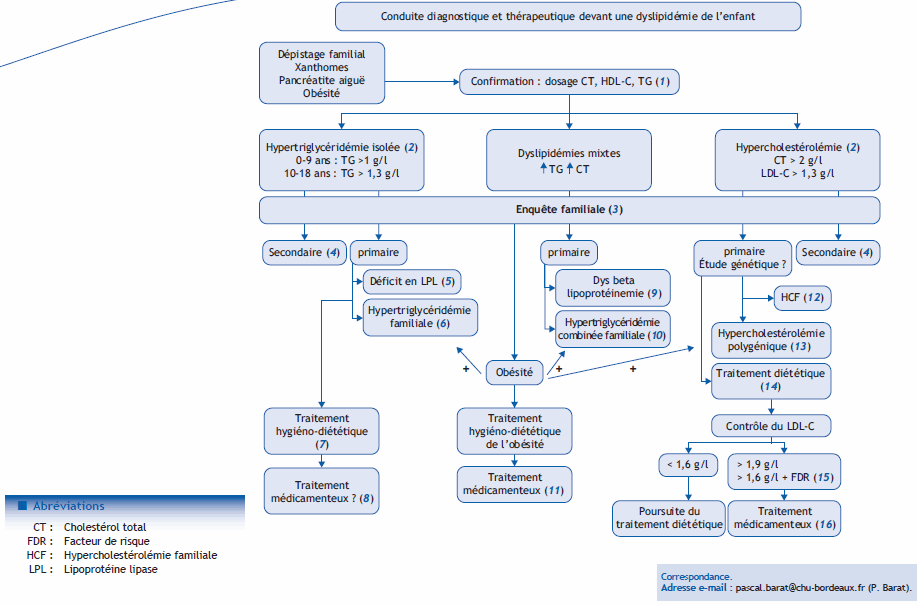
| Abréviations | |
|
CT : FDR : HCF : LPL : |
Cholestérol total Facteur de risque Hypercholestérolémie familiale Lipoprotéine lipase |
Arbre diagnostique – Commentaires
(1) La confirmation diagnostique de l’hyperlipidémie passe par la prescription d’une exploration des anomalies lipidiques (EAL) qui doit être réalisée chez un patient à jeun depuis au moins 12 heures et qui comprend l’analyse de l’aspect du serum (clair, opalescent ou lactescent), la mesure du cholestérol total (CT), des triglycérides (TG) et du HDL cholestérol (HDL-C), le calcul du LDL cholestérol (LDL-C) par la formule de Friedewald (LDL-C= CT- (HDL-C = TG/5) en g/l) valable si les TG sont inférieurs à 4 g.
(2) Les valeurs limites proposées correspondent au 95e percentile de leur distribution dans la population pédiatrique.
(3) L’enquête familiale comprend la recherche d’antécédents cardio-vasculaires précoces chez les parents, les grand-parents et les oncles et tantes ainsi que la recherche de dyslipidémie chez les deux parents.
(4) Causes secondaires de dyslipidémie
Le traitement des dyslipidémies secondaires passent par le traitement de leur cause.
(5) Le déficit en lipoprotéine lipase (LPL) est une situation rare de transmission autosomique récessive, conduisant à un taux de TG de plus de 10 g dans les formes homozygotes ou hétérozygotes composites et à un taux compris entre 2 et 7,5 g/l chez les hétérozygotes.
(6) L’hypertriglycéridémie familiale est rare, de transmission autosomique dominante. Habituellement non exprimée avant l’âge adulte, elle peut être découverte plus tôt chez l’enfant en situation d’obésité.
(7) Le traitement hygiéno-diététique de l’hypertriglycéridémie comprend la réduction d’apport en sucres simples, le remplacement des sucres simples par des sucres complexes, la réduction des apports caloriques par les graisses, l’augmentation de la consommation en acide gras omega 3 et la pratique d’exercice physique quotidien.
(8) Le traitement médicamenteux, de deuxième intention chez l’enfant présentant une hypertriglycéridémie sévère, correspond à la prescription de fibrates, discutée faute d’études pédiatriques et du ressort du spécialiste. De telles hypertriglycéridémies font courir le risque de pancréatites aiguës.
(9) La dysbetalipoprotéinémie est due à une mutation homozygote du gène de l’Apo lipoprotéine E. Son expression chez l’enfant est favorisée par l’obésité, le diabète ou la prise d’œstrogènes. Il s’agit d’une pathologie rare.
(10) L’hyperlipidémie combinée familiale est génétiquement déterminée, sa prévalence est de 1/200. Habituellement diagnostiquée à l’âge adulte, elle peut se révéler chez l’enfant en situation d’obésité.
(11) Le traitement médicamenteux de l’hyperlipidémie combinée liée à l’obésité peut être discuté devant la persistance d’anomalies lipidiques malgré une bonne adhérence aux recommandations diététiques. A ce stade, il parait indispensable de reprendre l’enquête familiale pour identifier une forme primaire de dyslipidémie. La démarche thérapeutique du traitement médicamenteux s’appuiera sur celles proposées pour l’hypercholestérolémie et l’hypertriglycéridémie isolées.
(12) L’hypercholestérolémie familiale (HCF) est due à une mutation du gène des récepteurs au LDL-C, transmise de façon dominante. Sa fréquence est de 1/500 dans sa forme hétérozygote. Cette maladie grave, silencieuse chez l’enfant, comporte un risque important d’accidents cardio-vasculaires précoces à l’âge adulte. La présence d’antécédents cardio-vasculaires précoces chez les parents ou grand-parents oriente le diagnostic. Un LDL-C initialement supérieur à 2,5 g/l et restant supérieur à 1,9 g/l après 4 à 6 mois de régime est prédictif de l’HCF.
(13) L’hypercholestérolémie polygénique se différencie de l’HCF par l’absence de transmission dominante, un taux de CT moins élevé et une meilleure réponse au traitement diététique.
(14) Le traitement diététique de l’hypercholestérolémie repose en premier lieu sur la diminution des apports lipidiques à 30-35 % de l’apport énergétique total (AET), en acides gras saturés à moins de 10 % des AET, en cholestérol à 300 mg/j.
(15) Les facteurs de risque pouvant être associés à l’hypercholestérolémie de l’enfant et devant être pris en compte pour adapter l’objectif thérapeutique sont : antécédents familiaux de maladie coronarienne précoce, tabagisme, hypertension artérielle, diabète, HDL-Cholestérol < 0,4 g/l.
(16) Le traitement médicamenteux de l’HCF peut être envisagé dès l’âge de 8 ans. Il repose en première intention sur l’utilisation des statines. La dose de statine la plus faible disponible doit être utilisée en première prescription, puis adaptée en fonction de son efficacité sur le LDL-C et la tolérance. Une surveillance clinique et biologique (transaminases, CPK) doit être effectuée 1 à 3 mois aprés le début du traitement puis tous les ans. Les valeurs seuils devant conduire à l’interuption du traitement sont de 3 fois lalimite supérieure de la norme pour les transaminases et de 5 fois la limite supérieure de la norme pour la CPK.
Liens d’intérêts
L’auteur n’a pas transmis ses liens d’intérêts.



Références
Girardet JP, Luc G, Rieu D, et al. Prise en charge des hypercholestérolémies de l’enfant : recommandations du Comité de nutrition de la Société française de pédiatrie et de la Nouvelle société française d’athérosclérose. Arch Pediatr 2011;18:217-29.
Girardet JP. Indications des statines chez l’enfant hypercholestérolémique. Arch Pediatr 2015;22:900-3.
Kavey RE. Combined dyslipidemia in childhood. J Clin Lipidol 2015;9:S41-56.
Shah AS, Wilson DP. Primary hypertriglyceridemia in children and adolescents. J Clin Lipidol 2015;9:S20-8.