Vous êtes ici
Thématique:
Prise en charge d’une neutropénie fébrile hors chimiothérapie
J. Donadieu
Service d’hémato-oncologie pédiatrique, registre des neutropénies, centre de référence des déficits immunitaires, hôpital Trousseau, 26, avenue du Docteur-Arnold-Netter, 75012 Paris, France Correspondance - Adresse e-mail : jean.donadieu@trs.aphp.fr (J. Donadieu)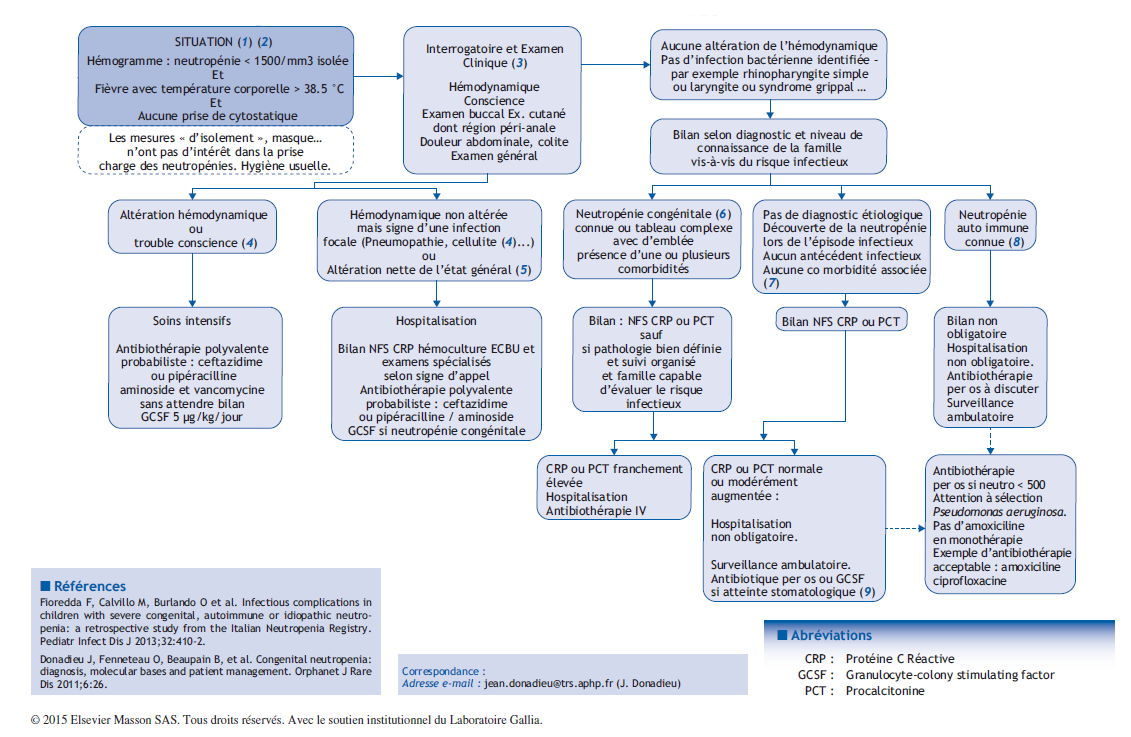
Arbre diagnostique – Commentaires
(1) La fièvre est un signe d’alerte qui justifie une évaluation dans le contexte d’une neutropénie anciennement connue ou découverte lors de la fièvre. L’apparition de la fièvre – quelle que soit son importance – peut suggérer la présence d’une infection bactérienne potentiellement létale, évitable par une antibiothérapie (germes fréquents : staphylocoques dorés, bacille gram – dont le pyocyanique). Cependant, ce risque est très faible et la très grande majorité des épisodes fébriles observés chez le patient neutropénique est virale, d’évolution spontanément favorable. De plus, il n’existe qu’une très modeste corrélation entre le risque infectieux et le chiffre de neutrophiles. L’approche raisonnée de l’évaluation et de la décision empirique répond à une question récurrente que se pose le clinicien devant une telle situation, et permet d’avoir une conduite graduée.
(2) La conduite pratique devant une infection chez un enfant neutropénique, hors chimiothérapie, est distincte des règles de la prise en charge des enfants neutropéniques en cours de chimiothérapie. La raison en est que le risque infectieux est toujours très inférieur en cas de neutropénies hors chimiothérapie, par rapport à une neutropénie post-chimiothérapie, y compris pour les exceptionnelles neutropénies congénitales.
(3) L’évaluation d’un patient et la règle de décision sont basées sur l’examen clinique. Les examens complémentaires, même simples comme un bilan sanguin avec hémogramme et CRP ou PCT, ne doivent pas être obligatoires mais doivent être guidés par l’appréciation clinique.
(4) La cellulite est infection d’un tissu sous cutanée. Ce type de lésion est caractérisé par une inflammation locale douloureuse, sans apparition de pus. L’évolution (Fig. 1) est caractérisée par une nécrose locale et une lente cicatrisation.
(5) S’il existe soit des troubles de conscience, soit des troubles hémodynamiques, soit une infection focale (cellulite/pneumopathie/colite, etc.), l’hospitalisation est nécessaire et il est impératif de débuter en urgence, après des examens bactériologiques simples (hémocultures, prélèvements de lésions cutanées, prélèvements périphériques), une antibiothérapie probabiliste par voie veineuse, visant à traiter les bacilles gram négatifs et les cocci gram positifs, par exemple, ceftazidime ou pipéracilline – tazobactam ou imipenen et un aminoside. Bien sûr, l’altération de l’hémodynamique et le choc septique rendent indispensable l’hospitalisation dans une unité de soins intensifs.
(6) Les neutropénies congénitales constituent une famille de pathologies exceptionnelles.
(7) Ce pas à pas n’aborde pas la question du diagnostic d’une neutropénie. Si nécessaire, il est possible de consulter le pas à pas « diagnostic d’une neutropénie » (http://pap-pediatrie.com). Il est recommandé de se rapprocher d’un service d’hématologie pédiatrique pour le bilan d’une neutropénie sévère, mais aussi pour discuter de la prise en charge thérapeutique au long cours, qui visera à prévenir des infections sévères et une gingivo-stomatite soit par une antibiothérapie prophylactique, soit par des injections de G-CSF.
(1) Il s’agit de la plus fréquente cause de neutropénie chronique de l’enfant, connue aussi sous le nom de « neutropénie chronique bénigne ». Cette neutropénie, isolée, est le plus souvent découverte au cours d’un épisode infectieux de gravité modérée. Il s’agit en général d’un petit enfant (âge de découverte médiane : 8 mois). Une monocytose, une éosinophilie, une splénomégalie de taille modérée peuvent être retrouvées. Cette neutropénie est permanente, parfois très profonde, mais sa tolérance est le plus souvent bonne. Le myélogramme montre une hyperplasie de la lignée granuleuse avec parfois un blocage tardif. Le processus auto-immun met en cause une des glycoprotéines membranaires du polynucléaire. La plus fréquemment impliquée est le récepteur aux fragments constants des gamma-globulines (FcRγIIIb) ou CD16, qui est présent sous forme de deux allèles (HNA-1a et HNA-1b, anciennement NA 1 et NA 2) codominants. La régression de la neutropénie est observée spontanément dans un délai de 12 à 24 mois, exceptionnellement 36 mois.
(9) L’atteinte stomatologique est soit très fréquente et très multiforme chez le patient neutropénique, soit aiguë sous forme d’aphtes sur la lèvre (Fig. 2a) ou la langue (Fig. 2b). Les lésions peuvent être chroniques avec une parondotopathie inflammatoire chronique (Fig. 2c) entraînant des altérations majeures de l’émail dentaire, ou être hypertrophique (Fig. 2d). Ces lésions sont liées toutes à un défaut de cicatrisation plutôt qu’à une infection aiguë et le seul traitement efficace n’est pas une antibiothérapie, ni un antiviral dans l’hypothèse d’un herpès, mais le GCSF.
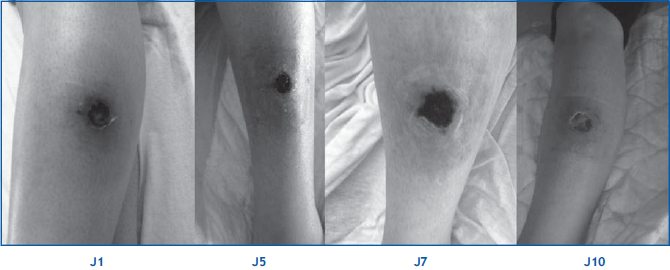
Fig. 1
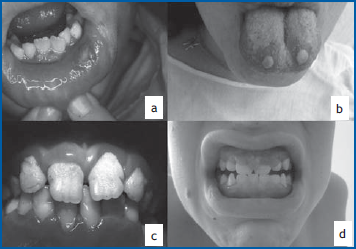
Fig. 2
Liens d’intérêts
Au cours des 5 dernières années, J. Donadieu a perçu des honoraires pour des actions de formation de la part du laboratoire Sandoz et le registre des neutropénies a reçu des dons de la part d’Amgen, Chugai, Sandoz. Le registre des neutropénies a aussi reçu des dons des associations RMHE, ASSQF et l’INSERM et de l’INVS.


Références
Fioredda F, Calvillo M, Burlando O et al. Infectious complications in children with severe congenital, autoimmune or idiopathic neutropenia: a retrospective study from the Italian Neutropenia Registry. Pediatr Infect Dis J 2013;32:410-2.
Donadieu J, Fenneteau O, Beaupain B, et al. Congenital neutropenia: diagnosis, molecular bases and patient management. Orphanet J Rare Dis 2011;6:26.