Vous êtes ici
Thématique:
Conduite à tenir devant une hypertension portale chez l'enfant
D. Debray
Groupe francophone d’hépato-gastroentérologie et nutrition pédiatriques ; Service Hépatologie pédiatrique, Hôpital Necker-Enfants malades, 149 rue de Sèvres, 75743 Paris cedex 15, France Correspondance - Adresse e-mail : dominique.debray@nck.aphp.
Arbre diagnostique – Commentaires
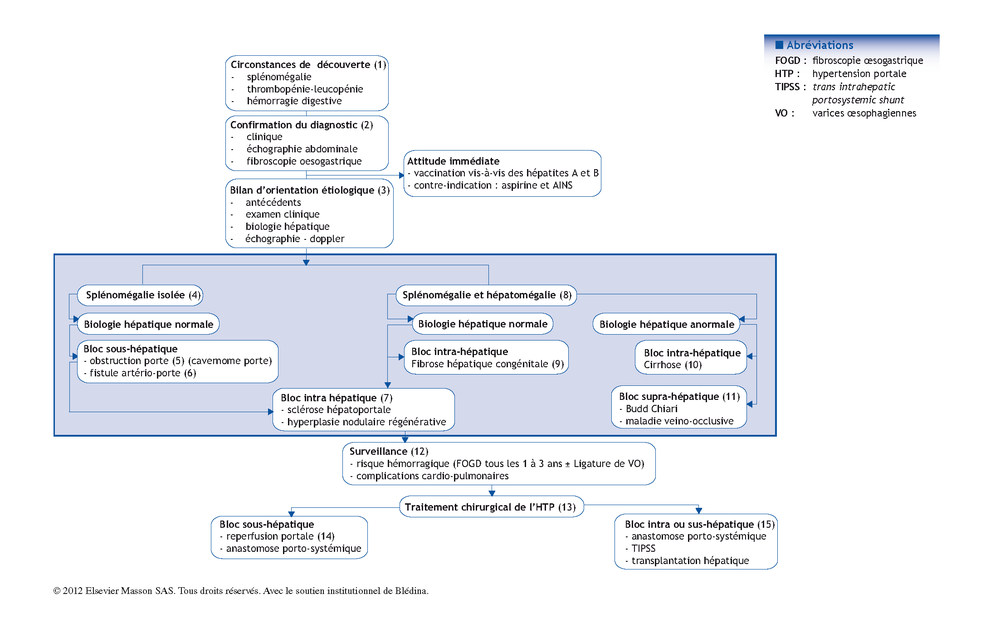
L’hypertension portale (HTP) est définie par une augmentation de la pression portale.
(1) Il peut s’agir également de l’évolution d’une pathologie connue.
(2) Le diagnostic d’HTP est évoqué en cas de splénomégalie associée à une circulation veineuse collatérale abdominale et/ou une ascite. L’échographie montre un épaississement du petit épiploon, la visibilité de veines de dérivation, une reperméabilisation de la veine para-ombilicale, ou une dérivation spléno-rénale. La fibroscopie œsogastrique peut révéler une gastropathie en mailles et/ou des varices œsophagiennes ou gastriques.
(3) Les obstacles siègent soit sur la veine porte (bloc sous ou pré-hépatique), soit dans le foie (bloc intra-hépatique) ou beaucoup plus rarement sur les veines hépatiques ou sur les veines sus-hépatiques et/ou la veine cave inférieure sus-hépatique (bloc sus-hépatique). Le diagnostic étiologique est orienté par les antécédents, l’examen clinique et notamment une hépatomégalie ferme ou dure, et par la biologie (bilirubine, transaminases, gGT). L’échographie-Doppler abdominale analyse l’aspect du parenchyme (échostructure hétérogène, dysmorphie, contours irréguliers, nodules, dilatation des voies biliaires) et les vaisseaux du foie (flux porte inversé, thrombose porte, retour veineux sus-hépatique).
(4) Une splénomégalie isolée en l’absence de signes hépatiques (clinique et biologique) suggère un bloc sous-hépatique, et plus rarement un bloc intra-hépatique.
(5) La principale cause de bloc sous-hépatique est l’obstruction porte. Elle est à l’origine du développement d’un réseau veineux collatéral (cavernome porte). Le foie est petit. La biologie est en général normale. L’échographie confirme aisément le diagnostic. Dans près de 40 % des cas, un antécédent de cathétérisme veineux ombilical est retrouvé, beaucoup plus rarement une omphalite. Dans 60 % des cas, l’obstruction est idiopathique. Les signes d’HTP se développent en général précocement et se compliquent fréquemment d’une hémorragie digestive avant l’âge de 3 ans.
(6) La fistule artério-porte est une cause rare d’HTP soit congénitale, soit post-traumatique ou post biopsie hépatique.
(7) La sclérose hépatoportale ou l’hyperplasie nodulaire régénérative correspond à des remaniements du foie qui sont la conséquence d’une veinopathie responsable d’un bloc présinusoïdal. L’hépatomégalie peut être absente et les tests biologiques hépatiques normaux. Le diagnostic de sclérose hépatoportale peut être suspecté à l’échographie et confirmé histologiquement.
(8) L’existence d’une hépatomégalie ferme ou dure suggère un bloc intra-hépatique ou un bloc sus-hépatique beaucoup plus rare chez l’enfant.
(9) La fibrose hépatique congénitale est la principale cause de bloc intra-hépatique en dehors de la cirrhose, se manifestant par une hépatomégalie ferme (constante). Les tests hépatiques sont normaux. Il s’agit d’une maladie autosomique récessive. L’échographie peut montrer une dilatation kystique des voies biliaires intrahépatiques périphériques. L’association à une polykystose rénale récessive est habituelle. La visibilité de kystes rénaux est cependant très inconstante à l’âge pédiatrique.
(10) La cirrhose est la principale cause de bloc intrahépatique. Il est exceptionnel que l’HTP soit révélatrice. Il s’agit avant tout de cirrhoses biliaires : l’atrésie des voies biliaires, le déficit en alpha1 antitrypsine, les cholestases fibrogènes familiales, les cholangites sclérosantes, la mucoviscidose. Parmi les autres causes, la cirrhose auto-immune et la maladie de Wilson sont plus rares.
(11) Les principales causes de bloc sus-hépatique sont : i) la thrombose des veines sus-hépatiques (syndrome de Budd-Chiari) exceptionnelle chez l’enfant de diagnostic échographique simple ; ii) une maladie veino-occlusive, définie par une oblitération des veinules centrales dont le diagnostic est histologique ; les causes sont en majorité toxiques et iii) les causes cardiaques (péricardite constrictive).
(12) La surveillance évalue le risque hémorragique par la fibroscopie œsogastrique, et s’assure de l’absence de complications cardiopulmonaires : syndrome hépatopulmonaire (hypoxémie) et hypertension artérielle pulmonaire (HTAP). La ligature des varices œsophagiennes représente actuellement le traitement de première intention. Le syndrome hépatopulmonaire est dépisté par la mesure systématique de la SaO2 (au moins une fois par an). L’HTAP est recherchée par une échographie cardiaque annuelle.
(13) Le traitement chirurgical de l’HTP est à considérer au cas par cas. Les indications dépendent de la cause de l’HTP, des fonctions hépatocellulaires, de complications cardio-pulmonaires éventuelles (cf. (12)).
(14) En cas de cavernome porte, la perméabilité de la branche porte gauche permet d’envisager une intervention de reperfusion du foie. Une dérivation chirurgicale porto-systémique (dérivation mésentérico-cave ou splénorénale) peut être proposée lorsque le système porte intra-hépatique n’est pas perméable.
(15) La dérivation chirurgicale porto-systémique (dérivation mésentérico-cave ou splénorénale) ou la pose d’un TIPSS (trans intrahepatic porto systemic shunt) qui consiste à anastomoser sous contrôle radiologique une grosse branche portale à une veine sus-hépatique par une prothèse intra-hépatique posée par voie trans-jugulaire peut être proposée en cas de bloc intra-hépatique ou sus-hépatique.
Liens d'intérêts
L’auteur a déclaré n’avoir aucun conflit d’intérêts pour cet article.


Références
Alvarez F, Bernard O, Brunelle F, et al. Portal obstruction in children. I. Clinical investigation and hemorrhage risk. J Pediatr 1983;103:696-702.
Guérin F, Porras J, Fabre M, et al. Liver nodules after portal systemic shunt surgery for extrahepatic portal vein obstruction in children. J Pediatr Surg 2009;44:133743.
Rosenthal P. When should we perform TIPS in children? Are there any guiding principles? J Pediatr Gastroenterol Nutr 2012;54:577.
Sharif K, McKiernan P, de Ville de Goyet J. Mesoportal bypass for extrahepatic portal vein obstruction in children: close to a cure for most! J Pediatr Surg 2010;45:272-6.
Srinath A, Shneider BL. Congenital hepatic fibrosis and autosomal recessive polycystic kidney disease: an analytic review of the literature. J Pediatr Gastroenterol Nutr 2012;54:850-7.