Vous êtes ici
Thématique:
Conduite à tenir devant une fièvre aux urgences
A. Martinot
Clinique de Pédiatrie, H. Jeanne de Flandre, Av Avinée, 59037 Lille cedex Correspondance - Adresse e-mail : alain.martinot@chru-lille.fr (A. Martinot).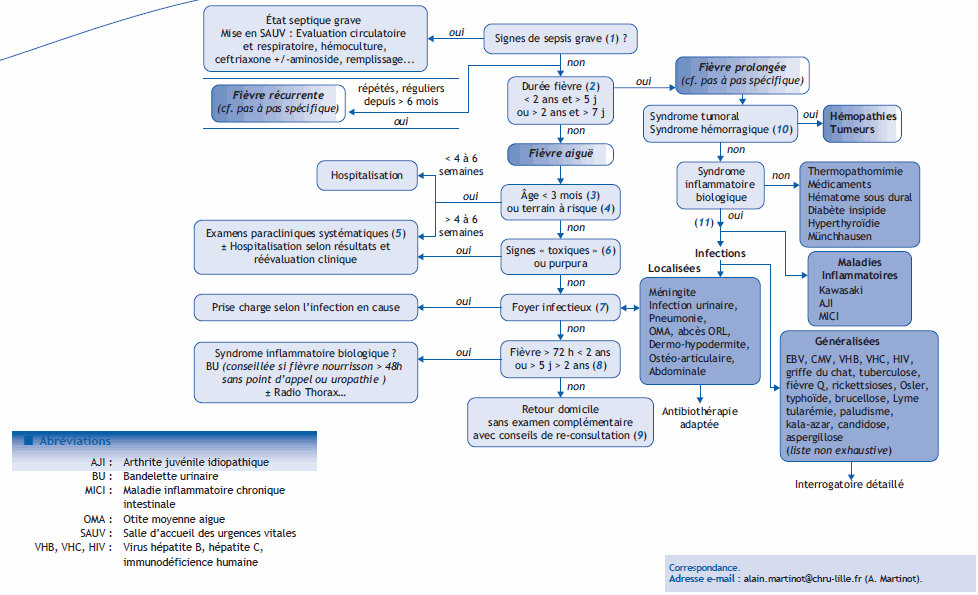
| Abréviations | |
|
AJI : BU : MICI : OMA : SAUV : VHB : VHC : VIH : |
Arthrite juvénile idiopathique Bandelette urinaire Maladie inflammatoire chronique intestinale Otite moyenne aigue Salle d’accueil des urgences vitales Virus de l'hépatite B Virus de l'hépatite C Virus d'immunodéficience humaine |
Arbre diagnostique – Commentaires
Le diagnostic d’une fièvre nécessite de distinguer les fièvres aiguës, prolongées et récurrentes. Les fièvres récurrentes ne sont pas ici détaillées (cf pas à pas spécifique) mais sont évoquées en cas d’épisodes fébriles réguliers, souvent stéréotypés survenant depuis au moins 6 mois. Les fièvres au retour d’un pays tropical ont également été traitées par ailleurs ainsi que les situations particulières de la drépanocytose et des cardiopathies.
(1) L’infirmière d’accueil et d’orientation doit repérer dès l’admission aux urgences les enfants présentant des signes de sepsis grave et recueillir les constantes vitales : altération de l’état de conscience, agitation, tachycardie, polypnée, signes de vaso- constriction, purpura fébrile ecchymotique et/ou rapidement extensif. Le médecin analyse de façon standardisée et rapide l’état de conscience, l’état respiratoire et circulatoire afin de déterminer si l’enfant présente une insuffisance circulatoire et/ou respiratoire, compensée ou décompensée. Ce diagnostic conditionne les premiers gestes : O2, voie d’abord, hémoculture, administration d’une dose de ceftriaxone, remplissage volémique. La ceftriaxone est réalisée immédiatement en cas de purpura fébrile avec au moins une lésion ecchymotique de plus de 3 mm.
(2) La durée de fièvre permet de distinguer les fièvres prolongées, quotidiennes durant plus de 5 j avant 2 ans ou plus de 7 jours après 2 ans, des fièvres aiguës.
(3) Le jeune âge inférieur à 3 mois nécessite la réalisation d’examens complémentaires et une réévaluation clinique à quelques heures d’intervalle en raison de la fréquence des infections bactériennes à cet âge, en premier lieu d’une pyélonéphrite, et surtout de la rapidité d’évolution de ces infections. Les nouveau nés (et souvent les nourrissons jusque l’âge de 6 semaines) sont hospitalisés systématiquement jusqu’aux résultats des cultures.
(4) Les terrains à risque d’infections potentiellement sévères sont les déficits immunitaires congénitaux ou acquis, notamment les enfants n’ayant pas une rate fonctionnelle dont les drépanocytaires, les syndromes néphrotiques, une insuffisance viscérale chronique (insuffisant respiratoire ou cardiaque) en raison du risque de décompensation de leur affection. Ils justifient le plus souvent d’une surveillance avec réévaluation rapprochée et réalisation d’examens complémentaires.
(5) Les examens biologiques sont numération formule sanguine et plaquettaire, hémoculture (s), taux de C-réactive protéine et/ou procalcitonine (surtout si fièvre de début récent dans les 12 h précédentes), bandelette urinaire ± ECBU (systématique avant 3 mois), ponction lombaire en cas de signe de méningite ou chez le moins de 6 semaines. La radiographie de thorax peut être indiquée en cas de polypnée.
(6) Les signes « toxiques » sont ceux faisant craindre une infection bactérienne potentiellement sévère : facies pâle ou gris, cyanose péribuccale, altération marquée de l’état général, cri geignard, plaintif, hypotonie, marbrures généralisées, temps de recoloration cutané allongé. L’existence d’un purpura associé à la fièvre, même en l’absence de lésion ecchymotique ou d’extension rapide, justifie des examens complémentaires et une réévaluation clinique rapprochée.
(7) Les foyers infectieux recherchés sont méningés, urinaires, cutanés, ostéo-articulaires, abdominaux, pulmonaires, ORL (otite moyenne aigue, abcès rétro ou latéro-pharyngés).
(8) Une fièvre sans foyer, notamment lorsque la température dépasse 39 °C, pendant plus de 72 h chez un nourrisson de moins de 2 ans ou plus de 5 j après 2 ans peut justifier la réalisation d’examens complémentaires : biologiques à la recherche d’un syndrome inflammatoire, bandelette urinaire chez les jeunes enfants n’ayant pas acquis la propreté, voire autres examens orientés selon le contexte ou la clinique. La bandelette urinaire peut être d’indication plus précoce en cas de fièvre sans foyer chez un enfant présentant une uropathie.
(9) Chaque fois que le retour au domicile est autorisé, les parents sont informés des conseils de re-consultation : altération du comportement (mauvais contact avec les parents, hypotonie, modifications des cris et pleurs chez le nourrisson, mauvaises prises alimentaires, enfant ne jouant plus, altéra- tion de la vigilance), de la coloration (teint très pâle, gris), ou de la respiration (respiration difficile, très rapide) de leur enfant.
(10) En cas de fièvre prolongée, l’existence d’un syndrome tumoral (volumineuses adénopathies périphériques, hépatomégalie, splénomégalie, masse abdominale) et/ou d’un syndrome hémorragique (pétéchies, ecchymoses, saignements extériorisés, hémorragies muqueuses) est recherchée et oriente vers une hémopathie ou une tumeur. (11) En présence d’un syndrome inflammatoire biologique, les étiologies sont classées en maladies inflammatoires et infections, localisées ou généralisées dont les principaux diagnostics sont énoncés.
Liens d’intérêts
L’auteur déclare n’avoir aucun lien d’intérêt en relation avec cet article.


Références
Van den Bruel A, Haj-Hassan T, Thompson M, et al. Diagnostic value of clinical features at presentation to identify serious infection in children in developed countries: a systematic review. Lancet 2010;375:834-45.
Van den Bruel A, Thompson M, Haj-Hassan T, et al. Diagnostic value of laboratory tests in identifying serious infections in febrile children: systematic review. BMJ 2011;342:d3082
Bourrillon A. Fièvre. In : Ed Bourrillon A. Pédiatrie, Collection pour le praticien, 6e édition. Paris, France : Elsevier Masson ; 2011.