Vous êtes ici
Thématique:
Diarrhée au retour d'un pays tropical
P. Imbert
Cliquez sur l'image pour l'agrandir.
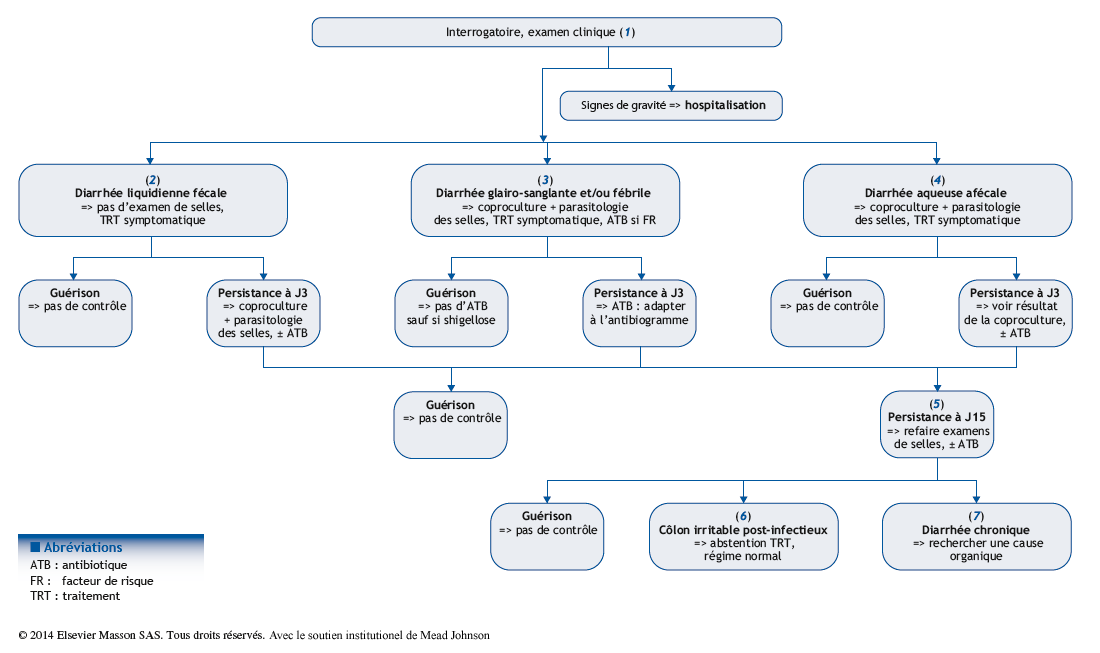
Arbre diagnostique – Commentaires
(1) La diarrhée est l’un des principaux motifs de consultation au retour d’un pays tropical. Chez l’adulte, son origine est le plus souvent bactérienne (surtout Escherichia coli entérotoxinogène ou ETEC). Chez l’enfant voyageur, les données sont limitées mais le norovirus serait l’agent le plus fréquent, suivi de Campylobacter jejuni. Les protozooses (Giardia intestinalis, Entamoeba histolytica) sont peu fréquentes et les autres diarrhées parasitaires (cryptosporidies, microsporidies…) très rares, sauf en cas de déficit immunitaire. Les helminthoses intestinales ne donnent pas de diarrhée, sauf l’anguillulose chez l’enfant immunodéprimé.
Le diagnostic repose d’abord sur l’interrogatoire, qui précise les conditions du séjour, la notion d’épidémie dans le pays visité ou de cas groupés dans l’entourage, les traitements pris avant la consultation, les caractéristiques de la diarrhée, l’existence d’une fièvre, et sur l’examen clinique, notamment à la recherche de signes de gravité imposant l’hospitalisation : déshydratation, sepsis grave, infection extra-digestive, dénutrition.
(2) Le plus souvent, il s’agit d’une diarrhée aiguë liquidienne, fécale, peu intense, isolée ou associée à des vomissements initiaux, une sensibilité abdominale. Tous les agents pathogènes peuvent donner ce tableau. Aucun examen biologique, sanguin ou des selles n’est nécessaire et l’enfant peut être traité en ambulatoire avec des sels de réhydratation et éventuellement un antidiarrhéique (racécadotril). Il ne sera revu qu’en cas de persistance de la diarrhée à J3. Dans ce cas, il faudra faire une coproculture, et une parasitologie des selles à la recherche d’une giardiose, très fréquente sous les tropiques mais rarement en cause dans une diarrhée aiguë, ou d’une amœbose, très rare chez l’enfant voyageur (la recherche de l’antigène d’Entamoeba histolytica dans les selles a une sensibilité et spécificité excellentes). Ces protozooses se traitent par les dérivés imidazolés. Il n’existe pas d’amœbicide de contact utilisable chez l’enfant en France.
(3) Une diarrhée avec du sang dans les selles et/ou une fièvre élevée doit faire rechercher une bactérie entéro-invasive (surtout shigelle, salmonelle, campylobacter, E. coli entéro-invasif) par coproculture. En l’absence de fièvre, une diarrhée sanglante peut aussi être due à E. histolytica, à rechercher par la parasitologie des selles, ou à un virus. En cas de fièvre au retour d’une zone d’endémie palustre, il faut également penser à un paludisme (frottis sanguin, goutte épaisse). Si une bactérie entéro-invasive est suspectée, il ne faut jamais donner de ralentisseurs du transit sans antibiotique efficace. En l’absence de facteur de risque (âge < 6 mois, drépanocytose, déficit immunitaire), l’antibiothérapie d’emblée n’est pas justifiée. Il faudra revoir l’enfant à J3 avec le résultat de la coproculture, et traiter seulement en cas d’isolement d’une shigelle ou de persistance des symptômes. L’antibiothérapie des bactéries invasives repose sur trois produits : azithromycine ou ciprofloxacine hors autorisation de mise sur le marché pour les cas ambulatoires, ceftriaxone dans les cas graves. Le choix tient compte également des résistances supposées en fonction du pays visité, ou confirmées par l’antibiogramme. De plus en plus de bactéries multirésistantes, voire hautement résistantes, sont en effet rapportées de voyage, devant conduire à un isolement et à une hygiène stricte.
(4) La diarrhée est parfois aqueuse, afécale, ayant l’aspect « eau de riz » typique du choléra qu’il faut rechercher par coproculture, bien qu’il soit exceptionnel chez le voyageur. Une parasitologie des selles avec recherche de cryptosporidies et de microsporidies par des colorations spécifiques (bien en préciser la demande sur le bon d’examen) est toujours effectuée dans l’hypothèse d’une protozoose. La diarrhée est due habituellement à ETEC et guérit spontanément. Dans les cas intenses, une antibiothérapie peut raccourcir l’évolution. La cryptosporidiose peut se traiter par nitazoxanide. L’enfant sera revu à J3 avec les résultats de la coproculture pour vérifier l’absence d’agent pathogène à traiter.
(5) Une diarrhée pérennisée au-delà de J15 fait d’abord refaire une coproculture (possibilité d’une bactérie entéro-invasive) et une parasitologie des selles avec demande de colorations spécifiques, pour rechercher une protozoose. Si le résultat de ces examens est négatif ou que la diarrhée se prolonge malgré une antibiothérapie adaptée, il faut envisager deux diagnostics (voir (6) et (7)).
(6) Une diarrhée isolée, avec un état général restauré, fait évoquer un syndrome du côlon irritable post-infectieux, surtout décrit chez l’adulte. Il faut rassurer la famille et revenir à un régime normal.
(7) Rarement, la diarrhée évolue sur le mode chronique (durée > 4 semaines) et s’accompagne d’autres symptômes digestifs et/ou extra-digestifs. Il faudra alors rechercher une origine organique (maladie cœliaque, MICI, autres…). Le pronostic global des diarrhées du retour de l’enfant est actuellement très bon. Les tableaux de dénutrition consécutifs à une diarrhée chronique du retour qui étaient observés au siècle dernier et nécessitaient des réhydratations précautionneuses et réalimentations parentérales ou entérales à débit continu ne se voient plus actuellement.
Liens d’intérêts
L’auteur a déclaré n’avoir aucun conflit d’intérêts relatif à cet article.


Références
Gendrel D. Diarrhée du retour. In: Imbert P, Minodier P, Éd. Pédiatrie tropicale et des voyages. Collection Progrès en Pédiatrie. Rueil-Malmaison: Doin; 2012:253-60.
Mackell S. Traveler’s diarrhea in the pediatric population: etiology and impact. Clin Infect Dis 2005;41:S547-52.
Hagmann S, Neugebauer R, Schwartz E, et al. Illness in children after international travel: analysis from the Geosentinel Surveillance Network. Pediatrics 2010;125:e1072.
Thabane M, Simunovic M, Akhtar-Danesh N, et al. An outbreak of acute bacterial gastroenteritis is associated with an increased incidence of irritable bowel syndrome in children. Am J Gastroenterol 2010;105:933-9.